Hören Sie auf und denken Sie an Ihre Knochen: Welche Bilder fallen Ihnen ein? Vielleicht ein Schädel mit grinsenden Kiefern oder die starken weißen Gliedmaßen, die sich zu Ihren Fingern und Zehen erstrecken. Sie könnten sogar an das Knochenmark in ihnen denken und das Blut produzieren, das durch Ihre Venen fließt. Aber das ist nicht das ganze Bild, denn dein Skelett verbirgt ein Geheimnis: Es ist voller Fett, und niemand weiß warum.,
EIN UNGELÖSTES RÄTSEL
Dieses ungelöste Rätsel ist überraschend. Wissenschaftler haben erstmals vor über einem Jahrhundert festgestellt, dass unser Knochenmark fettspeichernde Zellen enthält, die als Adipozyten bezeichnet werden.1 Adipozyten in unseren Knochen zu haben, mag Sie als ungewöhnlich erscheinen, ist es aber nicht: Bei Säugetieren entwickelt sich das Knochenmark – Fettgewebe (MAT) nach der Geburt stetig und sammelt sich während der Pubertät schnell an, so dass es bis zum Erwachsenenalter bis zu 70% des Knochenmarksvolumens ausmachen kann-dies entspricht über 8% der gesamten Fettmasse!,2
MATTE ist nicht gleichmäßig um das Skelett verteilt, sondern überwiegt in den Armen und Beinen. Diese periphere MATTE entwickelt sich früh nach der Geburt und ist selten erschöpft und wurde daher als „konstitutive MATTE“ (cMAT) bezeichnet.3 Im Gegensatz dazu enthalten zentralere Stellen wie Wirbelsäule, Becken und Brustbein sowie proximalere Bereiche der langen Knochen weniger mattes und hämatopoetisches rotes Knochenmark (siehe Abbildung)., An diesen Stellen sind Markadipozyten diffuser und neigen dazu, als Reaktion auf Umwelt-oder pathologische Faktoren zuzunehmen oder abzunehmen; Daher wurde dieses Depot als „Regulated MAT“ (rMAT) bezeichnet.3
Andere Eigenschaften von Markadipozyten variieren ebenfalls an diesen Skelettstellen, mit möglichen Auswirkungen auf die Auswirkungen von MAT auf Gesundheit und Krankheit.2,3 Tatsächlich nimmt die MAT mit zunehmendem Alter und unter verschiedenen klinischen Bedingungen, einschließlich skelett -, Stoffwechsel-und hämatologischen Erkrankungen, weiter zu (Abbildung)., Folglich zieht MAT jetzt als potenzieller Akteur bei der Entwicklung zahlreicher Krankheiten beträchtliches Interesse auf sich. Im Gegensatz zu weißem und braunem Fettgewebe (WAT bzw. BAT) war die Untersuchung von MAT jedoch relativ begrenzt. Folglich bleiben die physiologischen und pathologischen Funktionen von MAT schlecht verstanden.4 Also, was ist die Funktion der MATTE, und wie könnte es die menschliche Gesundheit beeinflussen?
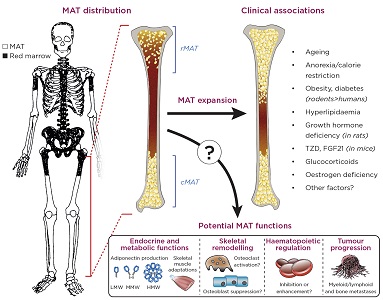
Die anatomische Verteilung, klinische Assoziationen und möglichen Funktion von Knochenmark, Fettgewebe (MAT)., Das Bild des Skeletts ist von Kricun (1985) angepasst.16 cMAT, Konstitutivmatte; rMAT, regulierte MATTE; TZD, Thiazolidindione; FGF21, Fibroblastenwachstumsfaktor 21; LMW / MMW / HMW, niedriges / mittleres / hohes Molekulargewicht. Kricun ME 1985 Rot-gelbe Markkonvertierung: seine Wirkung auf den Ort einiger solitärer Knochenläsionen. Skeletal radiology 14(1), S. 10-19. ©International Skeletal Society 1985. Mit Genehmigung von Springer.
SCHLECHT bis AUF DIE KNOCHEN?,
Eine erhöhte Knochenmark-Adipositas (BMA) ist mit einer geringeren Knochenmineraldichte und einer erhöhten Skelettfragilität verbunden, beispielsweise bei Osteoporose, Alterung und Östrogenmangel.5 Dies hat die Forschung darüber motiviert, wie sich MAT auf die Skelettintegrität auswirkt.
Eine Möglichkeit besteht darin, dass Knochenmark-Adipozyten den gleichen Skelettstammzellvorläufer wie knochenbildende Osteoblasten aufweisen, in diesem Fall kann es zu einer Akkumulation auf Kosten der Osteoblastenentwicklung kommen.,6 Während dies während der Embryonalentwicklung zutrifft, ist es jedoch nicht fest etabliert, ob dieser gemeinsame Vorläufer bis zum Erwachsenenalter bestehen bleibt, um zur postnatalen Gewebeerhaltung beizutragen.
Eine weitere Möglichkeit besteht darin, dass Knochenmark-Adipozyten lokale Faktoren absondern, die die Knochenbildung direkt beeinträchtigen und/oder die Knochenresorption stimulieren, wodurch das Frakturrisiko erhöht wird.Interessanterweise könnten solche parakrinen Wirkungen auch das Wachstum von Tumoren innerhalb des Knochens fördern, sei es primärer myeloischer / lymphatischer Krebs oder Metastasen von anderswo (Abbildung).,8,9
Ist Mattenansammlung daher schlecht für die Knochengesundheit? Leider ist es zu früh zu sagen. Obwohl eine erhöhte MAT mit einem erhöhten Frakturrisiko verbunden sein kann, ist eine erhöhte MAT nicht immer mit Knochenverlust verbunden. Auch die möglichen Auswirkungen von MAT auf die Entwicklung von Skeletttumoren sind noch nicht vollständig geklärt. Angesichts der Herausforderungen der öffentlichen Gesundheit durch Osteoporose, Skelettkrebs und altersbedingte Krankheiten ist die Aufklärung dieser Funktionen von MAT ein wichtiges Ziel der laufenden Forschung.,
HÄMATOLOGIE
Die Schlüsselfunktion des Knochenmarks liegt in der Produktion von Blutzellen, daher ist es nicht verwunderlich, dass viele der frühesten Studien zu MAT aus hämatologischer Sicht durchgeführt wurden. Im Allgemeinen ist eine verminderte BMA mit einer erhöhten Hämatopoese verbunden, was auf eine unterdrückende Wirkung von MAT hindeutet.
Zur Unterstützung dieser Möglichkeit ergab ein wegweisendes Papier aus dem Jahr 2009, dass die Blockierung der Mattenakkumulation die hämatopoetische Erholung nach einer Knochenmarktransplantation verbessert.,11 Dies hat wichtige translationale Implikationen: Viele Empfänger von Knochenmarktransplantationen zeigen eine schlechte langfristige Genesung, und daher könnte die Unterdrückung der Knochenmarkadipogenese einen neuartigen therapeutischen Ansatz darstellen.
Nicht alle Daten unterstützen jedoch einen negativen Effekt auf die Hämatopoese. Jüngste Forschungen legen nahe, dass Knochenmark-Adipozyten im Rahmen von Knochenmarktransplantationen ein Molekül namens Stammzellfaktor absondern, durch das sie die Hämatopoese und die Regeneration hämatopoetischer Stammzellen fördern.,12 Was die mutmaßlichen Auswirkungen von MAT auf den Knochen anbelangt, so erweist sich sein Einfluss auf die Hämatopoese als komplexer als zunächst vermutet (Abbildung).
JENSEITS DES KNOCHENS: METABOLISCHE UND ENDOKRINE FUNKTIONEN
Obwohl die Funktionen von MAT innerhalb von Knochen und Knochen noch nicht abschließend geklärt sind, scheint es klar zu sein, dass Knochenmark-Adipozyten die Skelett-Homöostase und die Hämatopoese beeinflussen können, indem lokal wirkende Faktoren ausgeschieden werden. Aber scheidet MAT wie WAT auch endokrine Produkte aus, um systemische Stoffwechseleffekte auszuüben?
Aktuelle Studien aus unseren Labors und anderen unterstützen diese Möglichkeit., Zahlreiche Berichte zeigen, dass Knochenmark-Adipozyten Leptin produzieren, das prototypische von Adipozyten abgeleitete Hormon, das einen großen Einfluss auf Energiehomöostase, Entzündung und Fortpflanzungsfunktion hat.7 Wir haben herausgefunden, dass wie bei WAT die Leptinexpression bei MAT als Reaktion auf eine verminderte Kalorienaufnahme unterdrückt wird,13, was zeigt, dass MAT und WAT gemeinsame Mechanismen zur Regulierung ihrer endokrinen Funktionen haben.
Ob MAT zum zirkulierenden Leptin beiträgt, bleibt unbekannt, aber seine Funktion als Quelle anderer endokriner Faktoren wird klar., Ein Hauptaugenmerk unserer Forschung lag auf MAT als Quelle von Adiponektin, dem anderen wichtigen Hormon, das vom Fettgewebe produziert wird. Trotz dieser Fettquelle ist das zirkulierende Adiponektin bei Fettleibigkeit vermindert und in Magerkeitszuständen wie während der Kalorienrestriktion erhöht. Selbst nach 20 Jahren intensiver Forschung zu Adiponektin war die Grundlage für dieses sogenannte „Adiponektin-Paradoxon“ noch nicht vollständig verstanden; Warum sollte ein von Fett abgeleitetes Hormon erhöht werden, wenn ES fehlt?
Durch diese Linse begannen wir, sie in einem neuen Licht zu sehen., Im krassen Gegensatz zu WAT nimmt die Mattenbildung in Hungerzuständen zu, beispielsweise während der Kalorienrestriktion bei Tieren und bei menschlichen Patienten mit Anorexia nervosa.14 Sowohl MAT als auch zirkulierendes Adiponektin sind auch bei vielen anderen Erkrankungen erhöht, wie Alterung, Östrogenmangel und nach Behandlung mit Glukokortikoiden oder Antidiabetika (Abbildung).4 Aber sind dies bloße Zufälle oder trägt ES tatsächlich zum zirkulierenden Adiponektin bei?
Um diese Frage zu beantworten, kombinierten wir klinische Beobachtungen mit Studien in einem einzigartigen Mausmodell, das der Mattenbildung widersteht., Diese Ansätze zeigten, dass während der Kalorienrestriktion eine Reifeexpansion für den vollständigen Anstieg des zirkulierenden Adiponektins erforderlich ist, eine Schlussfolgerung, die durch unsere neueren Forschungen gestützt wird.4,13 Die Mattenexpansion während der Kalorienrestriktion scheint auch metabolische Anpassungen innerhalb der Skelettmuskulatur zu beeinflussen.15 Es ist unklar, ob dies über Adiponektin oder andere endokrine Faktoren geschieht, aber es unterstreicht das Potenzial von MAT, systemische Wirkungen auszuüben.,
FUTURE MATTERS
In den letzten zehn Jahren hat das aufkeimende Feld der Mattenforschung unser Verständnis von Mattenbildung und-funktion enorm weiterentwickelt. MAT gilt nicht mehr als inerter „Raumfüller“ innerhalb des Knochenmarks, sondern als aktives Gewebe mit vielfältigen Auswirkungen auf den Skelettumbau, das Fortschreiten des Tumors, die hämatopoetische Regulation sowie systemische endokrine und metabolische Funktionen. Dennoch liegt das Studium von MAT immer noch weit hinter dem von WAT und BAT, und daher müssen noch viele wichtige Fragen geklärt werden.,
Zum Glück verschmilzt jetzt eine breite wissenschaftliche Gemeinschaft um MAT Research. Das erste internationale Treffen zur BMA fand 2015 in Lille, Frankreich, mit erfolgreichen Folgetreffen in den Jahren 2016 und 2017 statt. Auf dem BMA-Treffen 2017 in Lausanne, Schweiz, stimmten die Teilnehmer für die Gründung der International Bone Marrow Adiposity Society, die darauf abzielt, das Wissen über BMA (www.bma-society.org). Diese Entwicklungen unterstreichen das zunehmende Interesse und die Begeisterung für das Studium der Mathematik., Daher können wir zuversichtlich sein, dass zukünftige Forschungsbemühungen weiterhin grundlegende Kenntnisse der Molekularbiologie sowohl als endokrines Organ als auch darüber hinaus freisetzen werden.,
William P Cawthorn, Chancellor ‚ s Fellow MRC Career Development Fellow, University/British Heart Foundation Centre for Cardiovascular Science, University of Edinburgh, UK
Ormond Eine MacDougald, John A Faulkner Collegiate Professor of Molecular and Integrative Physiology, University of Michigan Medical School, Ann Arbor, MI, USA
- Muir R & Drummond WB 1893 Journal of Anatomy & Physiologie 28 125-141.
- Scheller EL et al. 2016 Trends in der Endokrinologie & 7 392-403.,
- Scheller EL et al. 2015 Nature Communications 6 7808.
- Scheller EL et al. 2016 Adipozyten 5 251-269.
- Schwartz AV 2015 Frontiers in Endokrinologie (Lausanne) 6 40.
- Kardanisch JM et al. 1996 Knochen 19 421-428.
- Sulston RJ & Cawthorn WP 2016, Molekularbiologie und klinische Untersuchung 28 21-38.
- Shafat MS et al. 2017 Blut 129 1320-1332.
- Morris EV & Edwards CM 2016 Frontiers in Endokrinologie (Lausanne) 7 90.
- Horowitz MC et al. 2017 Adipozyten 6 193-204.,
- Naveiras O et al. 2009 Natur-460 259-263.
- Zhou BO et al. 2017 Natur Zellbiologie 19 891-903.
- Cawthorn WP et al. 2016 Endokrinologie 157 508-521.
- Ghali O et al. 2016 Frontiers in Endokrinologie (Lausanne) 7 125.
- Cawthorn WP et al. 2014 Zellstoffwechsel 20 368-375.
- Kricun ME 1985 Skelettradiologie 14 10-19.