Sauerstoff ist lebensnotwendig. Alle Gewebezellen hängen für ihre Funktion und ihr Überleben von der kontinuierlichen Energieerzeugung in Form von Adenosintriphosphat (ATP) ab; Dieses ATP wird innerhalb der Zellen durch aeroben Stoffwechsel von Nahrungsbrennstoffen (hauptsächlich Glukose) zu Kohlendioxid und Wasser erzeugt.
Wenn die Sauerstoffzufuhr unterbrochen wird, wird dieser Energie erzeugende Prozess eingeschränkt oder hört auf, mit daraus resultierenden Zellverletzungen und letztendlich Zelltod und Organversagen .,
Unzureichender Sauerstoff in Geweben, Hypoxie genannt, ist die häufigste Ursache für Zellverletzungen/-todesfälle und von zentraler Bedeutung für die Ätiologie und/oder Pathogenese der meisten potenziell lebensbedrohlichen Krankheiten / Zustände in der Akut-und Intensivmedizin .
Um zu verstehen, wie arterielle Blutgasergebnisse bei der Beurteilung des Patientenrisikos für Gewebehypoxie helfen, sind grundlegende Kenntnisse des Sauerstofftransports im Blut erforderlich.,
SAUERSTOFFTRANSPORT IM BLUT
Eine Hauptfunktion des Atmungs-und Herz-Kreislauf-Systems ist die Zufuhr von angereichertem (atmosphärischem) Sauerstoff zu Gewebezellen. Dieser Prozess der Lieferung beginnt an der Alveolarkapillarmembran der Lunge.
Der in der Alveolarluft vorhandene Sauerstoff diffundiert von den Alveolen-den mikroskopischen Cul-de-Sacs der Lungenstruktur-zu Blut, das durch die Lungenkapillaren fließt, die jede Alveole umgeben.,
Blut, das jetzt mit Sauerstoff beladen ist, wird von den Lungen über das arterielle System zum Mikrogefäß von Geweben befördert, wo Sauerstoff an Gewebezellen freigesetzt wird.
Sauerstoffarmes Blut wird vom Mikrogefäß des Gewebes über das Venensystem zurück zur rechten Seite des Herzens und weiter über die Lungenarterie zur Lunge zur erneuten Sauerstoffversorgung befördert.
Sauerstoff ist im Blut schlecht löslich und die geringe maximale Sauerstoffmenge, die einfach im Blut gelöst transportiert werden kann, ist völlig unzureichend, um den Sauerstoffbedarf des Körpers zu decken.,
Tatsächlich werden nur 1-2% des im Blut transportierten Sauerstoffs im Blut gelöst; Es ist diese kleine Fraktion, die sich im gemessenen Sauerstoffpartialdruck im arteriellen Blut widerspiegelt (pO2 (a)).
Die restlichen 98-99 % werden in reversibel an das Protein Hämoglobin gebundenen Erythrozyten transportiert.
Die Sauerstoffabgabefunktion von Hämoglobin, d.h., seine Fähigkeit, Sauerstoff in der Lunge“ aufzunehmen „und im Mikrogefäßsystem von Geweben“ freizusetzen“, wird durch eine reversible Veränderung der Struktur des Hämoglobinmoleküls ermöglicht, die seine Affinität zu Sauerstoff und damit die Menge an Sauerstoff, die jedes Molekül trägt, verändert .
Eine Reihe von Umweltfaktoren im Blut bestimmen die relative Affinität von Hämoglobin zu Sauerstoff.
Die bedeutendste davon ist pO2. Hämoglobin, das in Blut mit relativ hohem pO2 vorhanden ist, hat eine viel größere Affinität für Sauerstoff als Hämoglobin, das in Blut mit relativ niedrigem pO2 vorhanden ist., Die Sauerstoff-Dissoziationskurve (ODC) beschreibt diese Beziehung grafisch (siehe Abb. 1).
Der Prozentsatz des gesamten Hämoglobins, das mit Sauerstoff gesättigt ist (d. H. Sauerstoffsättigung, sO2), ist das Maß für die Hämoglobinaffinität in diesem Diagramm.
Aus der Grafik geht hervor, dass bei dem hohen pO2, der im Blut herrscht, das der Alveolarluft in der Lunge ausgesetzt ist (~12 kPa), Hämoglobin zu fast 100% mit Sauerstoff gesättigt ist; Fast alle verfügbaren Sauerstoffbindungsstellen an der Gesamtheit der Hämoglobinmoleküle sind mit Sauerstoff besetzt.,
Im Gegensatz dazu ist die Hämoglobinaffinität für Sauerstoff im Milieu der Gewebe, in dem pO2 viel niedriger ist, viel geringer und Sauerstoff wird von Hämoglobin an die Gewebe freigesetzt.
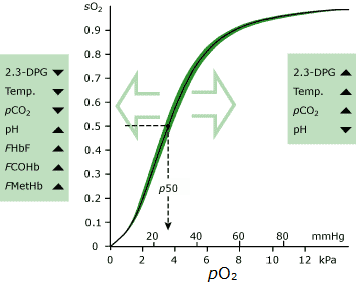
Fig1: OCD
Obwohl pO2(a) nur einen sehr geringen Anteil (1-2 %) des Sauerstoffs im arteriellen Blut widerspiegelt, ist es sehr bedeutsam, da es, wie das ODC impliziert, die Menge an Sauerstoff bestimmt, die an Hämoglobin im arteriellen Blut (das sO2(a)) gebunden ist, und damit die Gesamtmenge an Sauerstoff, die im arteriellen Blut für die Abgabe an Gewebe enthalten ist.,
Wenn pO2(a) reduziert wird, kann weniger Sauerstoff durch Hämoglobin transportiert werden (d. H. sO2(a) wird reduziert) und weniger Sauerstoff steht den Geweben zur Verfügung. Die Untersuchung von ODC zeigt, dass eine signifikante Abnahme von pO2(a) von 15 kPa auf 10 kPa nur einen geringen Einfluss auf sO2(a) und damit auf den Sauerstoffgehalt des arteriellen Blutes hat, aber es gibt einen starken Rückgang von sO2(a), da pO2(a) unter etwa 9-10 kPa fällt.
Die Zufuhr von Sauerstoff zu Geweben wird zunehmend beeinträchtigt, da pO2 (a) unter dieses Niveau fällt.,
Für ausreichende sauerstoffversorgung von geweben:
- blut muss normale konzentration von hämoglobin enthalten
- dass hämoglobin muss >95% gesättigt mit sauerstoff in arteriellen blut (sO2(a) >95 %)
- zu erreichen sO2(a) >95 %, pO2(a) muss >10 kPa (siehe ODC)
- Die Aufrechterhaltung eines normalen pO2(a) oder mindestens pO2(a) von mehr als 10 kPa hängt von einer ausreichenden Sauerstoffdiffusionsrate von Alveolen zu Lungenkapillarblut ab, d. H. Von einer ausreichenden Sauerstoffdiffusion von Alveolen zu Lungenkapillarblut., normale Alveolarventilation und Perfusion
DEFINITION DER ARTERIELLEN SAUERSTOFFSÄTTIGUNG(sO2 (a))
Sauerstoffsättigung spiegelt nur den Sauerstoff im Blut wider, der an Hämoglobin gebunden ist, nicht die winzige Menge, die im Blutplasma gelöst ist.
Das Hämoglobinmolekül soll mit Sauerstoff „gesättigt“ sein, wenn alle seine vier Sauerstoffbindungsstellen mit Sauerstoff besetzt sind; Das Produkt dieser Bindung wird Oxyhämoglobin genannt.
Sauerstoffsättigung ist der Prozentsatz der gesamten Hämoglobinbindungsstellen, die für die Bindung an Sauerstoff verfügbar sind, der mit Sauerstoff besetzt ist.,
Es ist somit ein Maß dafür, wie viel der Sauerstofftragfähigkeit aufgrund von Hämoglobin genutzt wird, und wird durch die folgende Gleichung definiert:
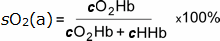 Eqtn 1
Eqtn 1
wobei cO2Hb = Konzentration von Oxyhämoglobin im arteriellen Blut
cHHb = Konzentration von Desoxyhämoglobin im arteriellen Blut
p>
(cO2Hb + cHHb = Konzentration von Gesamthämoglobin, das
Sauerstoff binden kann)
Es ist wichtig zu beachten, dass der Nenner in dieser Gleichung nicht die Konzentration von Gesamthämoglobin ist.,
Es gibt zwei Arten von Hämoglobin im Blut, die nicht in der Lage sind, Sauerstoff zu binden und daher nicht im Nenner enthalten sind. Sie sind Carboxyhämoglobin (COHb) und Methämoglobin (MetHb), zusammen die Dyshämoglobine wegen ihrer funktionellen Redundanz genannt.
Im Gesundheitswesen machen COHb und MetHb zusammen weniger als ~5% des Gesamthämoglobins aus, so dass sich die Konzentration des Gesamthämoglobins (ctHb) normalerweise der Summe von cO2Hb und cHHb annähert.,
Es gibt jedoch Pathologien-insbesondere Kohlenmonoxidvergiftung und Methämoglobinämie–, die mit einem deutlichen Anstieg von COHb oder MetHb und einer daraus resultierenden deutlichen Verringerung der Sauerstofftragfähigkeit von Blut verbunden sind, was sich nicht in sO2 widerspiegelt(a).
In ähnlicher Weise verringert die Reduktion von ctHb (d. H. Anämie) auch die Sauerstofftragfähigkeit von Blut, bewirkt jedoch keine Änderung von sO2(a). Die Verringerung von sO2 (a) tritt nur als Folge von Zuständen(pulmonal und nicht pulmonal) auf, die eine Verringerung von pO2 (a) verursachen.,
sO2 (a) (oder SpO2) innerhalb des (normalen) Referenzbereichs (95-98%) ist somit keine Garantie dafür, dass Blut gut mit Sauerstoff versorgt ist, weit weniger, dass Gewebe ausreichend mit Sauerstoff versorgt sind.
MESSUNG VON sO2 (a) DURCH CO-OXIMETRIE
Viele moderne Blutgasanalysatoren verfügen über ein integriertes CO-Oximeter, das eine direkte Messung von sO2(a) ermöglicht. Diese Messung basiert auf der spektrophotometrischen Analyse des Hämoglobins, das aus einer Probe hämolysierten arteriellen Blutes freigesetzt wird .,
Die vier im Blut vorhandenen Hämoglobinarten (Oxyhämoglobin, O2Hb; Desoxyhämoglobin, HHb; Carboxyhämoglobin, COHb; und Methämoglobin, MetHb) weisen jeweils ein charakteristisches Lichtabsorptionsspektrum auf.
Die Messung der von der hämolysierten Probe absorbierten Lichtmenge bei mehreren spezifischen Wellenlängen ermöglicht eine genaue Bestimmung der Konzentration jeder der vier Hämoglobinarten. Die Konzentration von O2Hb und HHb ermöglicht die Ableitung von sO2 (a) (siehe Gleichung 1 oben).,
Diese Methode der sO2(a)-Messung ermöglicht die gleichzeitige Erzeugung weiterer Parameter:
- Gesamthämoglobin, ctHb (cO2Hb + cHHb + cCOHb + cMetHb)
- fraktioniertes Carboxyhämoglobin, FCOHb (cCOHb / ctHb × 100)
- fraktioniertes Methämoglobin, FMetHb (cMetHb / ctHb × 100)
- fraktioniertes Oxyhämoglobin FO2Hb (cO2Hb / ctHb × 100)
BERECHNUNG VON sO2(a)
Vor der Entwicklung von Blutgasanalysatoren mit integrierten CO-Oximetern konnte sO2(a) nur während der Blutgasanalyse durch Berechnung aus gemessenem pO2(a) erzeugt werden.,
Einige heute verwendete Blutgasanalysatoren verfügen nicht über ein integriertes CO-Oximeter, so dass die Erzeugung berechneter sO2(a) – Werte während der Blutgasanalyse fortgesetzt wird.
Die Berechnung von sO2 (a) aus gemessenem pO2(a) basiert auf der Beziehung zwischen den beiden, die durch die Sauerstoff-Dissoziationskurve (ODC) beschrieben wird; Die Berechnung ist eine mathematische Beschreibung der Kurve.
Hierin liegt der potentielle Mangel an berechnetem sO2 (a), da die Form und Position des ODC durch andere Faktoren als pO2(a) und sO2(a) beeinflusst wird., Die wichtigsten davon sind:
- Temperatur
- pH
- pCO2
- Konzentration von 2,3-Diphosphoglycerat (2,3-DPG)
- Konzentration von Dyshämoglobinen (Carboxyhämoglobin, Methämoglobin)
Der Standard (normal) ODC bezieht pO2(a) und sO2(a) im Blut unter Standardbedingungen (pH 7,4, pCO2 40 mmHg und Temperatur 37 °C). Diese Standardkurve nimmt auch normale Konzentrationen von 2,3-DPG und Dyshämoglobin (COHb und MetHb) an.,
Die Kurve wird nach rechts verschoben (d.h. niedriger sO2(a) für einen gegebenen pO2(a)) durch eine der folgenden:
- Erhöhte Temperatur >37 °C
- Erhöhte pCO2 >40 mmHg, 5.3 kPa
- Verringerter pH
- Erhöhte 2,3-DPG
Die Kurve wird nach links verschoben (dh höher sO2(a) für einen gegebenen pO2(a)) durch eine der folgenden:
- Verminderte Temperatur
- Verminderte pCO2
- Erhöhter pH >7.,4
- Erhöhte Konzentration von Dyshämoglobin (COHb oder MetHb)
- Verringerte 2,3-DPG
Um besser zu verstehen, wie sich diese Variablen auf das ODC auswirken, ist es nützlich, eine virtuelle interaktive Sauerstoff-Dissoziationskurve anzuzeigen. www.ventworld.com/resources/oxydisso/dissoc.html
Für die Erzeugung von berechnetem sO2(a) verwenden Blutgasanalysatoren einen beliebigen einer Reihe komplexer Algorithmen, die für die Berechnung von sO2(a) aus gemessenem pO2(a) entwickelt wurden .,
Auf die eine oder andere Weise versuchen sie alle, einige der oben beschriebenen Variablen zu berücksichtigen, die sich auf den ODC auswirken. Diese Algorithmen erfordern die Eingabe nicht nur von gemessenem pO2 (a), sondern auch gemessenem pH und in einigen Fällen gemessenem pCO2(a) oder berechnetem Basisüberschuss.
Alle nehmen normale 2,3-DPG an und einige nehmen keinen abnormalen Anstieg der Dyshämoglobine, COHb und MetHb an.,
Während diese Algorithmen eine ausreichend genaue Schätzung von sO2(a) für gesunde Personen und die meisten Patientengruppen ohne Hypoxämie liefern, ist dies nicht unbedingt der Fall für den hypoxämischen kritisch kranken Patienten, der zusätzlich haben kann: schwere Säure-Basen-Störung; hypothermisch oder hyperthermisch sein; abnorme 2,3-DPG oder deutlicher Anstieg der Dyshämoglobine .,
Mit anderen Worten, angesichts der Anzahl der Faktoren, die das ODC beeinflussen,sowie der komplexen Wechselwirkungen zwischen diesen Faktoren ist es mit einer einzigen mathematischen Beziehung, egal wie ausgefeilt, einfach nicht möglich, die genaue Form und Position der Sauerstoff-Dissoziationskurve für alle Blutproben von kritisch kranken Patienten ausreichend genau zu beschreiben.,
Die mögliche Ungenauigkeit, die mit der Berechnung von sO2(a) aus einer einzigen mathematischen Interpolation der Sauerstoff Dissoziationskurve verbunden ist, wird durch Ergebnisse einer Studienanalyse von 10,079 arteriellen Blutgasergebnissen, die alle von Patienten abgeleitet wurden, deren klinischer Zustand eine Blutgasanalyse erforderte (d. H. Akute oder kritisch kranke Personen), gut demonstriert.,
Da das berechnete sO2 (a) auf der Interpolation des ODC beruht, sind Fehler bei hypoxämischen arteriellen Proben und allen venösen Proben zwangsläufig größer, da diese den steilen Teil der Kurve untersuchen, wo recht kleine Fehler in der pO2-Messung eine deutliche Wirkung auf sO2 haben.,
BERECHNETE(GESCHÄTZTE) sO2(a) UND sO2(v) SOLLTEN NICHT ZUR BERECHNUNG ANDERER VARIABLEN DES SAUERSTOFFTRANSPORTS, DER SAUERSTOFFZUFUHR UND DES SAUERSTOFFVERBRAUCHS VERWENDET WERDEN
Sauerstoffsättigungswerte in arteriellen Blutso2 (a) und gemischtes venöses Blut(sO2 (v)) werden in Berechnungen verwendet, um andere klinisch nützliche Parameter für die Beurteilung des Hypoxierisikos bei kritisch Kranken zu bestimmen .,
Der Hauptgrund für die Bevorzugung der direkt gemessenen Sauerstoffsättigung gegenüber der berechneten (geschätzten) Sauerstoffsättigung basiert auf der Vorstellung, dass der inhärente Potentialfehler bei der Berechnung der Sauerstoffsättigung, wie oben beschrieben, während der Berechnung dieser zusätzlichen Parameter verstärkt wird.
Um zu verstehen, wie diese Fehlerverstärkung auftreten kann, müssen zunächst einige dieser abgeleiteten Parameter definiert werden: ctO2(a), DO2 und VO2.
Die vollständige Beurteilung der Sauerstoffzufuhr zum Gewebe erfordert die Kenntnis des gesamten Sauerstoffgehalts des arteriellen Blutes, ctO2(a)., Dies ist die Summe des im Blut gelösten Sauerstoffs und des an Hämoglobin gebundenen Sauerstoffs und wird während der arteriellen Blutgasanalyse unter Verwendung der folgenden Gleichung berechnet:
ctO2(a) (ml/L) = (k1 × ctHb x sO2(a)) + (k2 × pO2(a)) Eqtn 2
wobei ctHb = Konzentration des Gesamthämoglobins (g/L)
sO2(a)= Sauerstoffsättigung des arteriellen Blutes (%)
pO2(a) = Sauerstoffpartialdruck im arteriellen Blut (kPa)
k1 ist eine Konstante (die Sauerstoffbindungskapazität von Hämoglobin) = 1,31 mL/g
k2 ist eine Konstante (Löslichkeitskoeffizient von Sauerstoff bei 37 °C) = 0.,23
mL/L/kPa)
ctO2(a) wiederum ermöglicht die Berechnung der globalen Sauerstoffzufuhr (DO2), d. H. Des Sauerstoffvolumens, das jede Minute von Lunge zu Gewebe abgegeben wird . Dies hängt von zwei Parametern ab: Sauerstoffkonzentration im arteriellen Blut und Gesamtblutfluss in Zeiteinheit (d. H., CO) und wird durch die folgende Gleichung ausgedrückt:
DO2 (mL/min) = ctO2(a) × CO Eqtn 3
wobei CO = Herzzeitvolumen in mL/min (normalerweise etwa 5 l/min)
Diese Beziehung unterstreicht die Tatsache, dass Gewebehypoxie trotz normaler Blutoxygenierung auftreten kann (und dies häufig auch tut). Eine ausreichende Sauerstoffzufuhr zu Geweben ist nicht nur durch unzureichende Sauerstoffversorgung des Blutes, sondern auch durch eine verminderte Durchblutung bedroht.
Die Kenntnis von ctO2 (a) erlaubt auch die Berechnung des globalen Sauerstoffverbrauchs (VO2), d.h., die Menge an Sauerstoff, die von Geweben in Zeiteinheit verbraucht wird . Diese Berechnung erfordert auch die Kenntnis von ctO2 (v), der Sauerstoffkonzentration im gemischten venösen Blut.
Dies wird während der Blutgasanalyse von Blut erzeugt, das über einen Lungenarterienkatheter (d. H. gemischtes venöses Blut) entnommen wurde . Es wird aus gemessenem Partialdruck (pO2(v)), Sauerstoffsättigung (sO2(v)) und Hämoglobinkonzentration (ctHb) wie in Gleichung 2 (oben) für arterielles Blut berechnet.,
Die Gleichung für die Berechnung von VO2 lautet:
VO2 (mL/min) = CO × Eqtn 4
Das Risiko einer Gewebehypoxie ist erhöht, wenn Gewebe supranormale Mengen an Sauerstoff verbrauchen (d. H. VO2 ist erhöht), wie dies bei einigen Patienten mit kritischen Erkrankungen der Fall sein könnte .
Die Genauigkeit all dieser abgeleiteten Parameter hängt zum großen Teil von der Genauigkeit der Sauerstoffsättigungswerte (sO2 (a) und sO2(v)) ab.,
Eine Reihe von Studien hat eine klinisch signifikante Diskrepanz gezeigt, wenn zur Bestimmung dieser abgeleiteten Parameter berechnete Werte für sO2(a)/sO2(v) anstelle von cooximetergenerierten Messwerten verwendet werden.
Die Autoren all dieser Studien kommen zu dem Schluss, dass für eine klinisch zuverlässige Schätzung abgeleiteter Variablen wie VO2 und DO2 sO2(a) und sO2(v) direkt durch Kooximetrie gemessen werden müssen; berechnete Werte sind nicht geeignet.
Derselbe Rat ist in Richtlinien des Clinical and Laboratory Standards Institute enthalten .,
ZUSAMMENFASSUNG
- Sauerstoffsättigung (sO2) ist ein Parameter, der in der klinischen Medizin zur Beurteilung der Sauerstoffversorgung des Blutes und damit des Risikos einer Gewebehypoxie verwendet wird.
- Sauerstoffsättigung wird am häufigsten nicht-invasiv durch Pulsoximetrie überwacht, aber dieser Ansatz hat Einschränkungen.
- Eine vollständigere und genauere Beurteilung der Blutoxygenierung wird durch arterielle Blutgasanalyse angeboten. Die Sauerstoffsättigung ist nur einer von mehreren sauerstoffbezogenen Parametern, die während der Blutgasanalyse erzeugt werden.,
- Die Sauerstoffsättigung wird während der Blutgasanalyse mit einer von zwei Methoden erzeugt: direkte Messung durch Kooximetrie; oder berechnet aus gemessenem pO2.
- Die Berechnung zur Erzeugung von sO2 aus pO2 (a) basiert auf der Beziehung zwischen den beiden, die durch die Sauerstoff-Dissoziationskurve beschrieben wird.
- Die Sauerstoff-Dissoziationskurve wird durch eine Reihe anderer Faktoren als pO2 und sO2 beeinflusst, die sich während kritischer Erkrankungen in einem Zustand erheblichen Flusses befinden können, wodurch berechnetes sO2 möglicherweise ungenau wird.,
- Gemessenes sO2 (durch CO-Oximetrie) wird von diesen Flussmitteln nicht beeinflusst; Es ist die Methode der Wahl zur Bestimmung der Sauerstoffsättigung und die heutzutage am häufigsten verwendete (die meisten modernen Blutgasanalysatoren haben ein integriertes CO-Oximeter)
- Kliniker sollten sich der Methode bewusst sein, die zur Erzeugung von sO2 während der Blutgasanalyse in ihrer Einrichtung verwendet wird. Wenn die Methode aus gemessenen pO2 berechnet wird, sollten sO2-Werte von kritisch kranken Patienten mit Vorsicht interpretiert werden., Die Diskrepanz zwischen pO2 (a) und berechnetem sO2 (z. B. einer, der eine Hypoxämie anzeigt, und der andere, der eine Normoxämie anzeigt) deutet auf einen ungenauen berechneten sO2(a) – Wert hin.
- Berechnete sO2-Werte sollten nicht zur Berechnung weiterer sauerstoffbezogener Variablen wie DO2 und VO2 verwendet werden; bei diesen Berechnungen sollten nur direkt gemessene sO2-Werte verwendet werden.