Obstruktives Schlafapnoe-Hypopnoe – Syndrom (OSAHS) ist bei Kindern und Jugendlichen sehr verbreitet,1 und Kurz-und Langzeitkomplikationen sind signifikant, die wichtigsten sind neurokognitive Beeinträchtigungen,2 Lernschwierigkeiten,3 und kardiovaskuläre und metabolische Veränderungen., Myelinisierung und neuronale Konnektivität während der neuronalen Entwicklung im Säuglingsalter können von OSAHS betroffen sein, weshalb eine genaue Diagnose von OSAHS in dieser Altersgruppe besonders wichtig ist.
Seit Jahrzehnten ist die Diagnose von OSAHS bei Kindern und Jugendlichen jedoch problematisch. Klinische Manifestationen und körperliche Untersuchung sind schlechte Prädiktoren für OSAHS.4 Gewohnheitsmäßiges Schnarchen, ein Kardinalsymptom von OSAHS, ist ein Warnzeichen, aber dieses Symptom allein reicht nicht aus, um vorherzusagen, ob der Patient ein Risiko hat, OSAHS zu entwickeln., Die Schwierigkeit, eine genaue Diagnose anhand klinischer Anzeichen und Symptome zu erhalten, wird durch diagnostische Empfehlungen, die derzeit die nächtliche Polysomnographie (PSG) als Goldstandard für die Diagnose von OSAHS bei Kindern bezeichnen, noch verstärkt., Während PSG in der Vergangenheit die Technik der Wahl bei der Diagnose von OSAHS war, weist es eine Reihe von Einschränkungen auf, wie z. B. eingeschränkte Verfügbarkeit (nicht alle Zentren, in denen Kinder mit OSAHS Zugang zu diesem Test haben), hohe Kosten, intensivere Nutzung von Ressourcen und die Notwendigkeit spezialisierter Techniker und Ärzte, den Test zu verwalten und die Ergebnisse zu interpretieren. Wartelisten für PSG variieren auf der ganzen Welt, aber Kinder mit OSAHS warten im Allgemeinen zu lange auf eine Diagnose.,
Angesichts dieser Probleme wurden in den letzten 20 Jahren eine Reihe von Studien durchgeführt, um die Gültigkeit verschiedener diagnostischer Tests zu untersuchen. Dazu gehören Tonsillengröße, 5 Video-oder Audioaufnahmen,Fragebögen,6, 7 laterale Nackenröntgen, Pulsoximetrie, kardiorespiratorische Polygraphie8 und in den letzten Jahren Plasma-und Harnmarker.9 Die meisten dieser Tests wurden in einer systematischen Überprüfung analysiert, die vor einigen Jahren von unserer Gruppe veröffentlicht wurde.4 In diesem Test haben wir 965 potenziell relevante Studien identifiziert, die andere Testarten mit dem Goldstandard vergleichen wollten, d. H.,, PSG, bei der Diagnose von OSAHS bei Kindern. Von den 33 schließlich ausgewählten Studien verwendeten 4 nur 13 die derzeit akzeptierte Konsensdefinition von OSAHS, nämlich einen Apnoe / Hypopnoe-Index (AHI) >1.0/h. 4 Diese Definition sollte jedoch bei älteren Altersgruppen (Jugendlichen) und in Gruppen mit speziellen OSAHS-Phänotypen mit Vorsicht angewendet werden. Neben AHI können auch andere Faktoren wie Sauerstoffsättigung bei der Diagnose von OSAHS nützlich sein.,
Die bemerkenswert große Anzahl von Studien, die ursprünglich in dieser systematischen Überprüfung identifiziert wurden, ist symptomatisch für die in der wissenschaftlichen Gemeinschaft weit verbreitete Besorgnis über dieses Thema. Allerdings folgten nur sehr wenige Studien der empfohlenen Methodik, insofern die meisten entweder ihren Diagnosetest nicht mit dem Referenz-PSG verglichen oder andere Definitionen von OSAHS verwendeten, was sich auf die Genauigkeit der Diagnose auswirkte.4 Der Tests, die eine hohe diagnostische Genauigkeit erreichten, waren kardiorespiratorische Polygraphie10 und Urinbiomarker am interessantesten.,11 Fragebögen und andere vereinfachte Tests, wie Heimvideoaufnahmen, erreichten nur eine mäßige diagnostische Genauigkeit. Die diagnostischen Ergebnisse der lateralen Halsröntgen-und allgemeinen körperlichen Untersuchung waren inakzeptabel, und diese Techniken wurden anschließend von der Metaanalyse ausgeschlossen.4
Die kardiorespiratorische Polygraphie erwies sich als vielversprechender Test bei der Diagnose von OSAHS bei Kindern.4,10 In einer systematischen Überprüfung, die von unserem Co-Autor veröffentlicht wurde, erreichte dieser Test eine globale diagnostische Konkordanz von 84,9%, die in einer Untergruppe von Kindern im Alter von 6-14 Jahren auf 95% anstieg.,10 Dies hat die im Schlaflabor durchgeführte kardiorespiratorische Polygraphie als weniger invasive, bequemere und kostengünstigere Technik als PSG validiert. Einige Jahre später folgte dieser Studie eine häusliche Studie, die eine Empfindlichkeit von 90,9% und eine Spezifität von 94,1% erreichte.8 Andere neuere Studien haben diese Ergebnisse mit einer Vielzahl von Methoden bestätigt, was die Notwendigkeit vereinfachter Studien unterstreicht.,12 Von unserer Gruppe durchgeführte Studien haben gezeigt, dass Signalverlust und Artefakte in der kardiorespiratorischen Polygraphie selten sind und 93% -94% beim ersten Versuch korrekt interpretiert wurden.13 Trotz der Zuverlässigkeit dieser Technik müssen einige Einschränkungen berücksichtigt werden, insbesondere im Hinblick auf den hohen Anteil falscher Negative in milderen Fällen. Trotz dieser Einschränkung besteht wenig Zweifel daran,dass die kardiorespiratorische Polygraphie eine gute Alternative ist, wenn PSG nicht verfügbar ist, 14 und diese Technik wird seit einigen Jahren von den spanischen Richtlinien akzeptiert.,15 Dennoch ist Vorsicht geboten: Wenn die Ergebnisse negativ sind und die Symptome anhalten, sollte die Studie wiederholt oder, wenn möglich, ein PSG durchgeführt werden. Die American Sleep Academy hat kürzlich einen Konsens veröffentlicht, der von der kardiorespiratorischen Polygraphie bei Kindern zu Hause rät. Leider schlagen sie keine alternativen Lösungen vor.16
Urinbiomarker erreichten in der oben genannten systematischen Überprüfung die höchste diagnostische Genauigkeit.,11 Unter Verwendung spezifischer Labortechniken konnten bestimmte Moleküle bei Kindern mit OSAHS (Uromodulin, Urocortin 3, Orosomucoid 1 und Kallikrein) identifiziert werden, die in den Kontrollen nicht vorhanden waren. Die diagnostische Genauigkeit dieser Biomarker war fast identisch mit der von PSG (Empfindlichkeit und Spezifität nahe 100%).11 Wir glauben, dass diese nicht-invasiven, leicht zugänglichen Screening-Techniken vielversprechend sind und, sobald sie weit verbreitet sind, wahrscheinlich eine der kostengünstigsten Lösungen für die Diagnose von OSAHS auf lange Sicht darstellen werden., Biomarker scheinen besonders nützlich zu sein, um Kinder mit OSAHS zu identifizieren, bei denen das Risiko besteht, neurokognitive Folgen zu entwickeln.17 Die Fähigkeit, die Folgen von OSAHS vorherzusagen, ist einer der wichtigsten Vorteile dieser Art von Tests, insbesondere angesichts der diesbezüglichen Einschränkungen von PSG.
Neben der Polygraphie und Biomarkern wurde das Interesse an einfachen Einpunkttests wie der Pulsoximetrie in letzter Zeit wiederbelebt, nachdem es jahrelang Verruf geraten war., Eine kürzlich durchgeführte kritische Überprüfung der Literatur18 bewertete Kriterien und Überlegungen im Zusammenhang mit der Verwendung von Pulsoximetrie und kam zu dem Schluss, dass diese Methode in Situationen wertvoll ist, in denen PSG oder andere Methoden nicht leicht zugänglich sind. Trotzdem liegt das Hauptproblem bei all diesen Diagnosetechniken in ihrer begrenzten Skalierbarkeit. Zwei verschiedene Gruppen haben versucht, dieses Problem zu überwinden und die Benutzerfreundlichkeit zu verbessern, insbesondere in weniger fachkundigen Umgebungen, mit sehr vielversprechenden Ergebnissen., Eine kürzlich durchgeführte multizentrische Studie an 4190 Kindern ergab, dass die Analyse nächtlicher Pulsoximetrieparameter unter Verwendung eines automatisierten neuronalen Netzwerkalgorithmus, der durch maschinelles Lernen und Ansätze künstlicher Intelligenz abgeleitet wurde, eine ausgezeichnete diagnostische Empfindlichkeit und Spezifität aufwies.19 Die Skalierbarkeit dieser neuen Analysetechnik (Abb. 1) hat dazu beigetragen, dass die Pulsoximetrie als diagnostisches Instrument wieder auftaucht, das beim Screening nützlich sein kann, insbesondere in Zentren mit eingeschränktem Zugang zu Schlafstudien wie Polygraphie oder PSG.
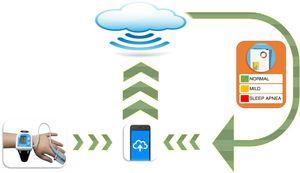
Schema eines skalierbaren Pulsoximetriesystems unter Verwendung von neuronalen Netzwerkalgorithmen zur Diagnose von OSAHS bei Kindern.
Zusammenfassend sind wir beeindruckt von den Fortschritten bei der OSAHS-Diagnose bei Kindern. Die Verwendung von Tests wie Polygraphie, Pulsoximetrie und Biomarkern wird durch zunehmend solide, vielversprechende Beweise gestützt., Diese neuen Techniken können und sollten verwendet werden, um den Diagnoseprozess zu beschleunigen, da klar ist, dass Kinder mit OSAHS nicht auf Wartelisten verweilen dürfen, was zu einer späten Diagnose führt. Die Zukunft ist da, und es ist Zeit, vorwärts zu gehen.
Finanzierung
DG erhält finanzielle Unterstützung in seiner position als Herbert T. Abelson, Professor für Pädiatrie und Forschungsgelder von den National Institutes of Health grant no. HL130984.