o oxigénio é essencial para a vida. Todas as células de tecido dependem para a sua função e sobrevivência da geração contínua de energia na forma de trifosfato de adenosina (ATP); este ATP é gerado dentro das células por metabolismo aeróbico dos combustíveis alimentares (principalmente glucose) para dióxido de carbono e água.se o fornecimento de oxigénio for interrompido, este processo gerador de energia é reduzido ou cessa, com lesões celulares resultantes e, em última análise, morte celular e falência orgânica .,o oxigénio inadequado no interior dos tecidos, denominado hipoxia, é a causa mais comum de lesão/morte celular e é central, ou pelo menos um factor contributivo, na etiologia e/ou na patogénese das doenças/condições mais potencialmente fatais observadas em Medicina de cuidados agudos e críticos .para compreender como os resultados dos gases sanguíneos arteriais ajudam a avaliar o risco de hipoxia tecidular por parte dos doentes, é necessário um conhecimento básico do transporte de oxigénio no sangue.,a principal função dos sistemas respiratório e cardiovascular é o fornecimento de oxigénio inspirado (atmosférico) às células dos tecidos. Este processo de entrega começa na membrana alveolar-capilar dos pulmões.
oxigénio inspirado presente no ar alveolar difunde – se de alvéolos-os cul-de – sacs microscópicos da estrutura pulmonar-para o sangue que flui através dos capilares pulmonares que circundam cada alvéolo.,o sangue, agora carregado com oxigénio, é transportado dos pulmões através do sistema arterial para a microvasculatura dos tecidos, onde o oxigénio é libertado para as células dos tecidos.o sangue com depleção de oxigénio é transportado da microvasculatura dos tecidos através do sistema venoso de volta para o lado direito do coração e, a partir daí, através da artéria pulmonar até aos pulmões, para uma oxigenação renovada.
oxigênio é pouco solúvel no sangue e a pequena quantidade máxima de oxigênio que pode ser transportado simplesmente dissolvido no sangue é bastante inadequada para satisfazer a demanda do corpo por oxigênio.,
de facto, apenas 1-2 % do oxigénio transportado no sangue é dissolvido no sangue; é esta pequena fracção que se reflecte na pressão parcial medida do oxigénio no sangue arterial [pO2 (a)].
os restantes 98-99% são transportados em eritrócitos ligados reversivelmente à hemoglobina proteica.a função de fornecimento de oxigénio da hemoglobina, i.e., sua capacidade de” pegar “oxigênio nos pulmões e” liberá-lo ” na microvasculatura dos tecidos é possível por uma mudança reversível na estrutura da molécula de hemoglobina que altera sua afinidade para o oxigênio, e, assim, a quantidade de oxigênio que cada molécula carrega . vários factores ambientais no sangue determinam a afinidade relativa da hemoglobina para o oxigénio.
O mais significativo destes é pO2. A hemoglobina presente no sangue com pO2 relativamente alto tem uma afinidade muito maior para o oxigênio do que a hemoglobina presente no sangue com pO2 relativamente baixo., A curva de dissociação de oxigénio (ODC) descreve esta relação graficamente (ver Fig. 1).
A percentagem de hemoglobina total que é saturada com oxigénio (isto é, saturação de oxigénio, sO2) é a medida da afinidade da hemoglobina neste gráfico.
é claro a partir do gráfico que, no alto de pO2 que prevalece no sangue exposto ao ar alveolar no pulmão (~12 kPa), a hemoglobina é quase 100 % saturada com oxigênio; quase todo o oxigênio disponível sítios de ligação na totalidade de moléculas de hemoglobina são ocupados com o oxigênio.,
Por contraste no meio dos tecidos onde pO2 é muito menor, a afinidade da hemoglobina para o oxigênio também é muito menor, e o oxigênio é liberado da hemoglobina para os tecidos.
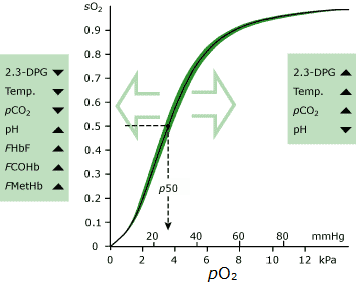
Fig1: TOC
Apesar de pO2(um) reflete apenas uma proporção muito pequena (1 a 2 %) de oxigênio no sangue arterial, é muito significativo porque, como ODC implica, ele determina a quantidade de oxigênio ligado à hemoglobina no sangue arterial (sO2(a)) e, portanto, a quantidade total de oxigênio contido no sangue arterial para entrega aos tecidos., se pO2(a) é reduzido, então menos oxigênio pode ser transportado pela hemoglobina (ou seja, sO2(a) é reduzido) e menos oxigênio está disponível para os tecidos. O exame de ODC revela que uma diminuição significativa de pO2(a) de 15 kPa para 10 kPa tem apenas um ligeiro efeito sobre sO2(a) e, portanto, o teor de oxigénio do sangue arterial, mas há uma queda acentuada de sO2(a), uma vez que pO2(a) cai abaixo de cerca de 9-10 kPa.
O fornecimento de oxigénio aos tecidos torna-se cada vez mais comprometido à medida que pO2(a) cai abaixo deste nível.,
Para a adequada oxigenação dos tecidos:
- o sangue deve conter a concentração normal de hemoglobina
- que a hemoglobina deve ser >95 % saturada com oxigênio no sangue arterial (spo2(a) >95 %)
- para alcançar sO2(um) >95 %, pO2(a) deve ser >10 kPa (ver ODC)
- manutenção de pO2 normal(a), ou, pelo menos, pO2(a) em excesso de 10 kPa, é dependente de uma adequada taxa de difusão de oxigênio dos alvéolos pulmonares de sangue capilar, i.é., ventilação alveolar normal e perfusão
definição de saturação de oxigénio ARTERIAL [sO2 (a)]
saturação de oxigénio reflecte apenas o oxigénio no sangue que se liga à hemoglobina, e não aquela pequena quantidade dissolvida no plasma sanguíneo.
a molécula de hemoglobina é dita ser “saturada” com oxigênio quando todos os seus quatro locais de ligação ao oxigênio são ocupados com oxigênio; o produto desta ligação é chamado oxihemoglobina.
saturação de oxigénio é a percentagem de locais de ligação total da hemoglobina disponíveis para ligação ao oxigénio que é ocupado com oxigénio.,
é, portanto, uma medida de quanto a capacidade de transporte de oxigénio devido à hemoglobina está sendo utilizada, e é definido pela seguinte equação:
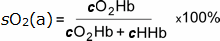 Eqtn 1
Eqtn 1
onde cO2Hb = concentração de oxihemoglobina no sangue arterial
cHHb = concentração de deoxihemoglobina no sangue arterial
(cO2Hb + cHHb = concentração total de hemoglobina capaz de vincular
de oxigênio)
é importante notar que o denominador desta equação não é a concentração total de hemoglobina.,
Existem duas espécies de hemoglobina presentes no sangue que são incapazes de ligar oxigénio e não estão, portanto, incluídos no denominador. Eles são carboxihemoglobina (COHb) e metemoglobina (MetHb), juntos chamados de dyshemoglobins por causa de sua redundância funcional.
na saúde, COHb e MetHb juntos compõem menos de ~5% da hemoglobina total de modo que, normalmente, a concentração da hemoglobina total (ctHb) se aproxima da soma de cO2Hb e cHHb.,
no entanto, existem patologias – mais notavelmente envenenamento por monóxido de carbono e metemoglobinemia – que estão associadas a um aumento acentuado de COHb ou Metb, e uma consequente redução acentuada na capacidade de transporte de oxigênio do sangue, que não se reflete no sO2(a).
similarmente, a redução na ctHb(ou seja, anemia) também reduz a capacidade de transporte de oxigênio do sangue, mas não provoca nenhuma mudança no sO2 (a). A redução no sO2 (a) só surge como resultado de condições(pulmonares e não pulmonares) que causam redução no pO2 (a).,
sO2(a) (ou SpO2) dentro do intervalo de referência (normal) (95-98 %) não é, portanto, uma garantia de que o sangue é bem oxigenado, muito menos que os tecidos são adequadamente oxigenados.
medição de sO2(a) por CO-oximetria
muitos analisadores de gases sanguíneos modernos têm um co-oximeter incorporado que permite a medição direta de sO2(a). Esta medição é baseada na análise espectrofotométrica da hemoglobina libertada de uma amostra de sangue arterial hemolizado .,as quatro espécies de hemoglobina presentes no sangue (oxihemoglobina, O2Hb; deoxi-hemoglobina, HHb; carboxihemoglobina, COHb; e metemoglobina, MetHb) têm um espectro característico de absorção da luz.A Medição da quantidade de luz absorvida pela amostra hemolizada em comprimentos de onda específicos múltiplos permite determinar com precisão a concentração de cada uma das quatro espécies de hemoglobina. A concentração de O2Hb e HHb permite deduzir sO2(a) (ver equação 1 acima).,
Este método de sO2(uma) medição permite a produção simultânea de parâmetros adicionais:
- total de hemoglobina, ctHb (cO2Hb + cHHb + cCOHb + cMetHb)
- fracionado carboxyhemoglobin, FCOHb (cCOHb / ctHb × 100)
- fracionado methemoglobin, FMetHb (cMetHb / ctHb × 100)
- fracionado da oxihemoglobina FO2Hb (cO2Hb / ctHb × 100)
CÁLCULO DE sO2(uma)
Antes do desenvolvimento de sangue analisadores de gases com incorporados CO-oxímetros,sO2(um) só poderia ser gerado durante a gasometria por cálculo a partir da medição de pO2(um).,
alguns analisadores de gases sanguíneos em uso hoje não têm um co-oxímetro incorporado de modo que a geração de valores calculados de sO2(a) durante a análise de gases sanguíneos continua.
o cálculo de sO2(a) a partir da medida pO2(a) é baseado na relação entre os dois descritos pela curva de dissociação de oxigênio (ODC); o cálculo é uma descrição matemática da curva.
aqui está a potencial deficiência de sO2(a) calculado, porque a forma e posição da ODC é afetada por outros fatores que não pO2(a) e sO2(a)., Os mais significativos são os seguintes:
- temperatura
- pH
- pCO2
- concentração de 2,3-difosfoglicerato (2,3-DPG)
- concentração de dyshemoglobins (carboxyhemoglobin, methemoglobin)
O padrão (normal) ODC relaciona-se com pO2(a) e sO2(um) no sangue, nas condições padrão (pH 7.4, pCO2 de 40 mmHg e temperatura de 37 °C). Esta curva padrão também assume concentrações normais de 2,3-DPG e dyshemoglobina (COHb e MetHb).,
A curva é deslocada para a direita (o que significa menos emissão de sO2(um) para um determinado pO2(um) em qualquer dos seguintes:
- Aumento da temperatura >37 °C
- Aumento da pCO2 >40 mm hg, 5.3 kPa
- Diminuição do pH
- Aumento de 2,3-DPG
A curva é deslocada para a esquerda (o que significa maior sO2(um) para um determinado pO2(um) em qualquer dos seguintes:
- Diminuição da temperatura
- Diminuição da pCO2
- Aumento de pH >7.,4
- o Aumento da concentração de dyshemoglobin (COHb ou MetHb)
- Diminuição do 2,3-DPG
Para entender melhor como estas variáveis afetam a ODC, é útil para visualizar uma virtual interativo curva de dissociação do oxigênio; um está disponível em: www.ventworld.com/resources/oxydisso/dissoc.html
Para a geração de sO2 calculados(a), sangue analisadores de gás empregar qualquer um de um número de complexos algoritmos que foram desenvolvidos para o cálculo de sO2(a) de medição de pO2(um) .,
de uma forma ou de outra, todos eles tentam levar em conta algumas das variáveis acima delineadas que afetam a ODC. Estes algoritmos exigem a entrada não só da medida pO2(a), mas também do pH medido e, em alguns casos, medido pCO2(a) ou do excesso de base calculado.
todos assumem 2,3-DPG normais e alguns assumem nenhum aumento anormal nas dyshemoglobinas, COHb e MetHb.,
Enquanto estes algoritmos fornecem suficientemente a estimativa precisa de sO2(a) para indivíduos saudáveis e mais grupos de pacientes sem hipoxemia, este não é necessariamente o caso para o hypoxemic criticamente doente, que pode, além disso tem: grave ácido-base perturbação; ser hipotérmico ou hipertérmica; anormal 2,3-DPG ou aumento marcado no dyshemoglobins .,
Em outras palavras, dado o número de fatores que afetam a ODC, bem como as complexas interações entre esses fatores, ele simplesmente não é possível com uma única relação matemática, não importa o quão sofisticada, para descrever suficientemente precisa a forma exacta e a posição da curva de dissociação do oxigênio para todas as amostras de sangue de pacientes criticamente doentes.,
a inexactidão potencial associada ao cálculo de sO2(a) a partir de uma única interpolação matemática da curva de dissociação do oxigénio é bem demonstrada pelos resultados de uma análise de estudo de 10.079 resultados de gases sanguíneos arteriais, todos derivados de doentes cuja condição clínica requeria análise de gases sanguíneos (isto é, indivíduos agudos ou criticamente doentes).,
Uma vez que o cálculo de sO2(a) é baseado na interpolação da ODC, os erros são inevitavelmente maiores para amostras arteriais hipoxêmicas e todas as amostras venosas, porque estas estão examinando a parte íngreme da curva onde erros bastante pequenos na medição de pO2 têm um efeito marcado sobre sO2.,os valores de saturação de oxigénio no sangue arterial (a) e no sangue venoso misto(sO2(v)) são utilizados em cálculos para determinar outros parâmetros clinicamente úteis para a avaliação do risco de hipoxia entre os doentes críticos .,
A principal razão para a preferência da saturação de oxigênio diretamente medida sobre a saturação de oxigênio calculada (estimada) é baseada na noção de que o erro potencial inerente no cálculo da saturação de oxigênio delineado acima é amplificado durante o cálculo destes parâmetros adicionais.
para entender como esta amplificação de erro pode ocorrer, é importante primeiro definir alguns destes parâmetros derivados: ctO2(a), DO2, e VO2.
a avaliação completa do fornecimento de oxigénio aos tecidos requer o conhecimento do conteúdo total de oxigénio do sangue arterial, ctO2(a)., Esta é a soma do oxigênio dissolvido no sangue e o oxigênio ligado à hemoglobina e é calculado durante o sangue arterial de gás de análise, usando a equação a seguir:
ctO2(a) (ml/L) = (k1 × ctHb x sO2(a)) + (k2 × pO2(a)) Eqtn 2
onde ctHb = concentração total de hemoglobina (g/L)
sO2(um)= saturação de oxigênio do sangue arterial (%)
pO2(a) = pressão parcial de oxigênio no sangue arterial (kPa)
k1 é uma constante (o oxigênio, capacidade de ligação da hemoglobina) = 1.31 mL/g
k2 é uma constante (coeficiente de solubilidade de oxigénio em 37 °C) = 0.,23
mL / L / kPa)
ctO2(a), por sua vez, permite o cálculo do fornecimento global de oxigénio (DO2), ou seja, o volume de oxigénio fornecido dos pulmões aos tecidos a cada minuto . Isto depende de dois parâmetros: concentração de oxigênio no sangue arterial e fluxo total de sangue na unidade de tempo (i.e., o débito cardíaco, CO) e é expressa pela seguinte equação:
DO2 (mL/min) = ctO2(a) × CO Eqtn 3
, onde dc = débito cardíaco em mL/min (normalmente em torno de 5 L/min)
Este relacionamento destaca o fato de que a hipóxia tecidual pode (e muitas vezes não) ocorrer apesar normal oxigenação sanguínea. O fornecimento adequado de oxigénio aos tecidos está ameaçado não só pela oxigenação sanguínea inadequada, mas também pela redução do fluxo sanguíneo.
conhecimento de ctO2 (a) também permite o cálculo do consumo global de oxigênio (VO2), i.e., o volume de oxigénio consumido pelos tecidos na unidade de tempo . Este cálculo também requer conhecimento de ctO2 (v), a concentração de oxigênio no sangue venoso misto.
isto é gerado durante a análise dos gases sanguíneos do sangue colhido através de um cateter da artéria pulmonar (isto é, sangue venoso misto) . É calculado a partir da pressão parcial medida (pO2(v)), saturação de oxigênio (sO2(v)) e concentração de hemoglobina (ctHb) como na equação 2 (acima) para o sangue arterial.,
A equação para o cálculo do VO2 é:
VO2 (mL/min) = CO × Eqtn 4
O risco de hipóxia tecidual é aumentada no caso de tecidos estão consumindo supranormal quantidades de oxigênio (i.e. o VO2 é aumentado), como pode muito bem ser o caso de alguns pacientes que sofrem de doenças graves .
claramente, a exatidão de todos estes parâmetros derivados depende em grande parte da exatidão dos valores de saturação de oxigênio (sO2(a) e sO2(v)).,vários estudos demonstraram uma discrepância clinicamente significativa se forem utilizados valores calculados para sO2(a)/sO2(v), em vez de valores medidos gerados pelo co-Oxímetro, para determinar estes parâmetros derivados.
os autores de todos estes estudos concluem que para uma estimativa clinicamente fiável de variáveis derivadas, tais como VO2 e DO2, sO2(a) e sO2(v) devem ser medidos diretamente por CO-oximetria; os valores calculados não são adequados.este mesmo conselho está contido nas directrizes do Clinical and Laboratory Standards Institute .,
resumo
- saturação de oxigénio (sO2) é um parâmetro utilizado na medicina clínica para avaliar a oxigenação sanguínea e, por extensão, o risco de hipoxia tecidular.
- saturação de oxigênio é mais comumente monitorada não invasivamente pela oximetria de pulso, mas esta abordagem tem limitações. a análise dos gases sanguíneos arteriais proporciona uma avaliação mais completa e mais precisa da oxigenação sanguínea. A saturação de oxigénio é apenas um dos vários parâmetros relacionados com o oxigénio gerados durante a análise dos gases sanguíneos.,
- saturação de oxigênio é gerada durante a análise dos gases sanguíneos por um dos dois métodos: medição direta por CO-oximetria; ou calculada a partir de pO2 medido.
- o cálculo usado para gerar sO2 a partir de pO2 (a) é baseado na relação entre os dois descritos pela curva de dissociação de oxigênio.
- a curva de dissociação do oxigênio é afetada por uma série de fatores que não pO2 e sO2 que podem estar em um estado de fluxo considerável durante uma doença crítica, tornando o sO2 calculado potencialmente impreciso.,
- sO2 medido (por CO-oximetria) não é afetado por estes fluxos; é o método de escolha para determinar a saturação de oxigênio e o mais comumente usado hoje em dia (os analisadores de gases sanguíneos mais modernos têm um co-oxímetro incorporado)
- os clínicos devem estar cientes do método usado para gerar sO2 durante a análise de gases sanguíneos em sua instituição. Se o método for o cálculo a partir do pO2 medido, então os valores de sO2 de doentes em estado crítico devem ser interpretados com precaução., Discrepância entre pO2 (a) e calculado sO2 (por exemplo, um indicador de hipoxemia e o outro indicador de normoxemia) sugere um valor calculado impreciso sO2(a). os valores calculados de sO2 não devem ser utilizados para calcular variáveis adicionais relacionadas com o oxigénio, tais como o DO2 e o VO2; apenas devem ser utilizados nestes cálculos valores de sO2 directamente medidos.