Obstructive sleep apneu-hypopneu syndrome (OSAHS) komt zeer vaak voor bij kinderen en adolescenten,1 en complicaties op korte en lange termijn zijn significant, de belangrijkste zijn neurocognitieve stoornissen,2 leermoeilijkheden,3 en cardiovasculaire en metabole veranderingen., Myelinatie en neurale connectiviteit tijdens neurale ontwikkeling in de kindertijd kan worden beà nvloed door OSAHS, en dit is waarom een nauwkeurige diagnose van OSAHS is vooral belangrijk in deze leeftijdsgroep.
decennia lang was de diagnose van OSAH ‘ s bij kinderen en adolescenten echter problematisch. Klinische manifestaties en lichamelijk onderzoek zijn slechte voorspellers van OSAH ‘ s.4 gewoonlijk snurken, een kardinaal symptoom van OSAH ‘s, is een waarschuwingssignaal, maar dit symptoom alleen is onvoldoende om te voorspellen of de patiënt het risico loopt OSAH’ s te ontwikkelen., De moeilijkheid in het verkrijgen van een nauwkeurige diagnose van klinische tekenen en symptomen wordt verder verergerd door diagnostische aanbevelingen die momenteel nachtelijke polysomnografie (PSG) aanwijzen als de gouden standaard voor de diagnose van OSAH ‘ s bij kinderen., Hoewel PSG van oudsher de techniek van keuze is geweest bij de diagnose van OSAH ‘s, presenteert het een reeks beperkingen, zoals beperkte beschikbaarheid (niet alle centra die kinderen met OSAH’ s Toegang tot deze test zien hebben), hoge kosten, intensiever gebruik van middelen en de behoefte aan gespecialiseerde technici en artsen om de test te beheren en de resultaten te interpreteren, respectievelijk. Wachtlijsten voor PSG variëren over de hele wereld, maar kinderen met OSAH ‘ s wachten over het algemeen te lang op een diagnose.,
In het licht van deze problemen is in de afgelopen 20 jaar een aantal studies uitgevoerd om de validiteit van verschillende diagnostische tests te onderzoeken. Deze omvatten tonsil Grootte, 5 video-of audio-opnamen,vragenlijsten,6, 7 laterale nek X-ray, pulsoximetrie, cardiorespiratoire polygrafie8 en, in de afgelopen jaren, plasma en urine markers.9 De meeste van deze tests werden geanalyseerd in een systematische review gepubliceerd door onze groep een paar jaar geleden.4 in dit overzicht identificeerden we 965 potentieel relevante studies die probeerden andere soorten testen te vergelijken met de gouden standaard, d.w.z.,, PSG, in de diagnose van OSAHS bij kinderen. Van de 33 uiteindelijk geselecteerde onderzoeken gebruikten er 4 slechts 13 de momenteel aanvaarde consensus-definitie van OSAH’ s, namelijk een apneu/hypopneu-index (AHI) >1,0/h.4 Deze definitie moet echter met voorzichtigheid worden gebruikt bij oudere leeftijdsgroepen (adolescenten) en in groepen met speciale osah ‘ s fenotypen. Evenals AHI, kunnen andere factoren, zoals zuurstofverzadiging, nuttig zijn bij de diagnose van OSAHS.,
het opmerkelijk grote aantal studies dat aanvankelijk in dit systematische overzicht werd vastgesteld, is symptomatisch voor de wijdverbreide bezorgdheid in de wetenschappelijke gemeenschap over dit onderwerp. Zeer weinig studies volgden echter de aanbevolen methodologie, aangezien de meeste hun diagnostische test niet konden vergelijken met de referentie-PSG, of andere definities van OSAH ‘ s gebruikten, en dit de nauwkeurigheid van de diagnose beïnvloedde.4 van de tests die een hoge diagnostische nauwkeurigheid bereikten, waren de meest interessante cardiorespiratoire polygrafie10 en urinaire biomarkers.,11 vragenlijsten en andere vereenvoudigde tests, zoals thuisvideo-opnamen, behaalden slechts een matige diagnostische nauwkeurigheid. De diagnostische opbrengsten van röntgenfoto ‘ s van de laterale nek en algemeen lichamelijk onderzoek waren onaanvaardbaar, en deze technieken werden vervolgens uitgesloten van de meta-analyse.4
cardiorespiratoire polygrafie bleek een veelbelovende test voor de diagnose van OSAH ‘ s bij kinderen.4,10 in een systematische review gepubliceerd door onze coauteur, bereikte deze test een wereldwijde diagnostische concordantie van 84,9%, die steeg tot 95% in een subgroep van kinderen van 6-14 jaar.,10 dit heeft cardiorespiratoire polygrafie uitgevoerd in het slaaplaboratorium gevalideerd als een minder invasieve, handigere en kosteneffectievere techniek dan PSG. Enkele jaren later werd deze studie gevolgd door een thuisonderzoek, dat een gevoeligheid van 90,9% en een specificiteit van 94,1% bereikte.8 andere, meer recente studies hebben deze resultaten bevestigd met behulp van een grote verscheidenheid aan methoden, wat de noodzaak van vereenvoudigde studies onderstreept.,12 Studies uitgevoerd door onze groep hebben aangetoond dat signaalverlies en artefacten in de cardiorespiratoire polygrafie zeldzaam zijn, en 93% -94% werden correct geïnterpreteerd bij de eerste poging.13 ondanks de betrouwbaarheid van deze techniek moet rekening worden gehouden met een aantal beperkingen, met name met betrekking tot het hoge percentage valse negatieven in mildere gevallen. Ondanks deze beperking is er weinig twijfel dat cardiorespiratoire polygrafie een goed alternatief is als PSG niet beschikbaar is, 14 en deze techniek is al enkele jaren geaccepteerd door de Spaanse richtlijnen.,15 niettemin moet enige voorzichtigheid worden betracht: wanneer de resultaten negatief zijn en de symptomen aanhouden, moet het onderzoek worden herhaald of moet, indien mogelijk, een PSG worden uitgevoerd. De American Sleep Academy publiceerde onlangs een consensus die adviseert tegen Home cardiorespiratoire polygrafie bij kinderen; helaas suggereren ze geen alternatieve oplossingen.16
urinaire biomarkers bereikten de hoogste diagnostische nauwkeurigheid in de bovengenoemde systematische beoordeling.,Met behulp van specifieke laboratoriumtechnieken konden bepaalde moleculen worden geïdentificeerd bij kinderen met OSAH ‘ s (uromoduline, urocortine 3, orosomucoïde 1 en kallikrein) die niet in de controlegroep aanwezig waren. De diagnostische nauwkeurigheid van deze biomarkers was bijna identiek aan die van PSG (gevoeligheid en specificiteit bijna 100%).11 wij geloven dat deze niet-invasieve, gemakkelijk toegankelijke screeningtechnieken veelbelovend zijn en, zodra ze op grote schaal beschikbaar zijn, waarschijnlijk een van de meest kosteneffectieve oplossingen zullen zijn voor de diagnose van OSAH ‘ s op de lange termijn., De Biomarkers schijnen om bijzonder nuttig in het identificeren van kinderen met OSAHS te zijn die op risico van het ontwikkelen van neurocognitive gevolgen zijn.17 het vermogen om de gevolgen van OSAH ‘ s te voorspellen is een van de belangrijkste voordelen van dit soort tests, met name gezien de beperkingen van PSG in dit opzicht.
naast polygrafie en biomarkers is de belangstelling voor eenvoudige, single-point tests zoals pulsoximetrie onlangs nieuw leven ingeblazen na jarenlang in diskrediet te zijn geraakt., Een recent kritisch onderzoek van de literatuur18 evalueerde criteria en overwegingen in verband met het gebruik van pulsoximetrie en kwam tot de conclusie dat deze methode waardevol is in situaties waarin PSG of andere methoden niet gemakkelijk toegankelijk zijn. Toch ligt het grootste probleem met al deze diagnostische technieken in hun beperkte schaalbaarheid. Twee verschillende groepen hebben geprobeerd dit probleem op te lossen en de bruikbaarheid te verbeteren, met name in minder deskundige omgevingen, met zeer veelbelovende resultaten., Een recente multicenter studie bij 4190 kinderen vond dat het analyseren van nachtelijke pulsoximetrieparameters met behulp van een geautomatiseerd neuraal netwerkalgoritme afgeleid door machine learning en kunstmatige intelligentie benaderingen uitstekende diagnostische gevoeligheid en specificiteit had.19 de schaalbaarheid van deze nieuwe analysetechniek (Fig. 1) heeft geholpen pulsoximetrie reemerge als diagnostisch hulpmiddel dat nuttig kan zijn in het onderzoek, met name in centra met beperkte toegang tot slaapstudies zoals polygrafie of PSG.
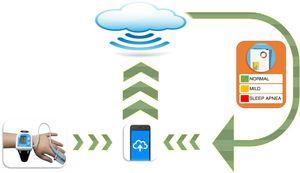
schema van een schaalbaar pulsoximetriesysteem dat gebruik maakt van neurale netwerkalgoritmen voor de diagnose van OSAH ‘ s bij kinderen.
samengevat zijn we onder de indruk van de vooruitgang die is geboekt in OSAHS diagnostiek bij kinderen. Het gebruik van tests zoals polygrafie, pulsoximetrie en biomarkers, wordt ondersteund door steeds meer solide, veelbelovend bewijs., Deze nieuwe technieken kunnen en moeten worden gebruikt om het diagnoseproces te versnellen, aangezien het duidelijk is dat kinderen met OSAH ‘ s niet op wachtlijsten mogen blijven staan met als gevolg een late diagnose. De toekomst is aangebroken en het is tijd om vooruit te gaan.
financiering
DG krijgt financiële steun in zijn functie als Herbert T. Abelson hoogleraar kindergeneeskunde en onderzoeksfinanciering van de National Institutes of Health grant no. HL130984.