INLEIDING
Klippel-Trénaunay-Weber-syndroom (KTWS) wordt gekenmerkt door een set van tekens die bestaan uit capillaire malformaties, veneuze misvormingen met of zonder lymfatische malformaties geassocieerd met limb overgrowth1. In de meeste gevallen gaat het om slechts één extremiteit met arterioveneuze misvorming en ongeveer 75% van de patiënten manifesteert de ziekte vóór 10 jaar2, 3.,
Klippel-Trenaunay syndroom werd voor het eerst beschreven door Maurice Klippel en Paul Trenaunay. Ze rapporteerden twee gevallen die de triade (port wijn vlek, varices en bot en weke delen hypertrofie) gemeen hadden4. Enige tijd later beschreef Frederick Weber enkele gevallen die een gelijkenis vertoonden met de triade, met de aanwezigheid van arterioveneuze fistel als een associatie3,4. Sktw en Parkes Weber ‘ s syndroom kunnen samen worden beschouwd als Klippel-Trenaunay-Weber sd omdat ze verschillende klinische symptomen van een enkele ziekte5,6.,
KTWS is een zeldzame congenitale mesodermale aandoening, met ongeveer 1000 gevallen over de hele wereld7. KTWS is gelijk verdeeld over de verschillende etnische groepen en treft meer mannen, in een verhouding van 1,5:17,8. De etiologie van dit syndroom blijft onbekend, hoewel er enkele theorieën zijn over zijn pathogenesis9.
hoewel KTWS een sporadische aandoening is, hebben studies familiaire gevallen van KTWS gemeld die niet werden geërfd door een Mendeliaans patroon, wat wijst op een multifactoriële overerving, met variabele penetratie en expressie., Latere studies uitgevoerd door Happle suggereren dat de overerving van een enkel gebrekkig gen verworven tijdens embryogenese de ontwikkeling van dit syndroom zou kunnen verklaren, evenals het voorkomen van sporadische en familiale gevallen, wat suggereert dat een autosomaal dominante overerving het meest waarschijnlijk is10,11.
klinisch bestaat KTWS uit plat hemangioom, veneuze veranderingen zoals misvormingen en spataderen, en hypertrofie van bot en weke delen. 12,13
de diagnose is klinisch en kan worden uitgevoerd door de aanwezigheid van de triade van afwijkingen, of slechts twee tekenen van de triade.,
meestal de patiënten met portwijn vlekken, vanaf de geboorte, voornamelijk in hypertrofische ledematen, variërend in depth14. Veneuze misvormingen beïnvloeden de onderste ledematen in de overgrote meerderheid van de gevallen. Arteriële of veneuze angiodysplasie kan aanwezig zijn in elke regio van het lichaam, van de huid tot de viscerale organen. Daarom bestaat de mogelijkheid van flebitis, bloedingen, diepveneuze trombose, longembolie, hemoperitoneum, hemothorax en chronische veneuze insufficientie15.
het is een zeldzaam syndroom, maar verdient te worden benadrukt vanwege progressieve en ernstige morbiditeit.,
casus REPORT
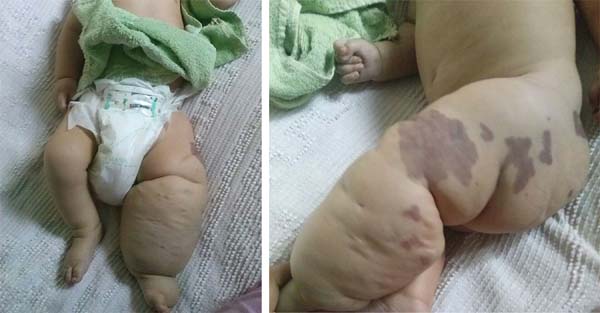
D. A. P., 7 maanden oud, Mannelijk, geboren en woonachtig in Anápolis-GO, werd op 29-12-2014 doorgestuurd naar onze dienst op de eerste hulp van het Hospital de Clínicas, Federale Universiteit van Uberlândia, MG, met koorts, braken, diarree en uitdroging gedurende 2 dagen. Samen met deze presentatie presenteerde hij een gigantisch hemangioom in de linker onderste ledematen, spataderen en hypertrofie van bot en zachte weefsels (Ktws) (figuur 1) met een geschiedenis van recente laserbehandeling in een andere dienst van Goiânia-GO en met propranolol.,

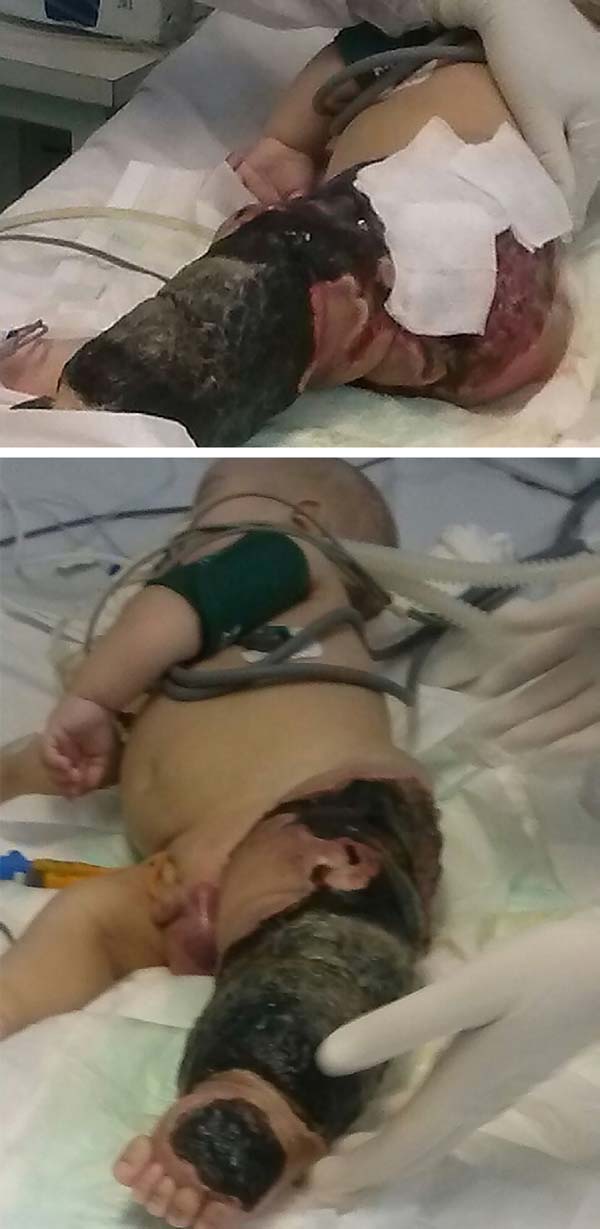
de patiënt vorderde snel en ernstig met necrose van het linkeronderbeen (lll) tot aan het ipsilaterale gluteaal gebied en met refractaire septische shock (Figuur 2). Hij kreeg een intensieve IC-behandeling met vasopressormedicijnen en breedspectrum antibioticumtherapie gedurende 28 dagen. Arteriële en veneuze echo Doppler werd uitgevoerd tijdens de beoordeling van vasculaire chirurgie, bevestiging van de diagnose van Klippel-Trénaunay-Weber syndroom en het identificeren van arterioveneuze misvorming en kleine fistels van de linker ledemaat., Echter, uitgebreide necrotische laesie in de LLL bleef, die, voornamelijk, chirurgische debridement van de LLL en vervolgens linker heup disarticulatie met beschermende colostomie op 28/01/2015.
na 2 maanden intensieve klinische behandeling werd klinische en lokale verbetering van de laesie waargenomen in het postoperatieve gebied van de disarticulatie(figuur 3A), en huidtransplantatie werd uitgevoerd met elektrisch dermatoom en Mash Graft voor occlusie van de bloedige wond (figuur 3B), met het donorgebied van de rechterdijb. De patiënt vertoonde een goed klinisch herstel en epithelialisatie van het recipiente-en donorgebied, waarbij hij op de 15e postoperatieve dag werd ontslagen(figuur 3C).,
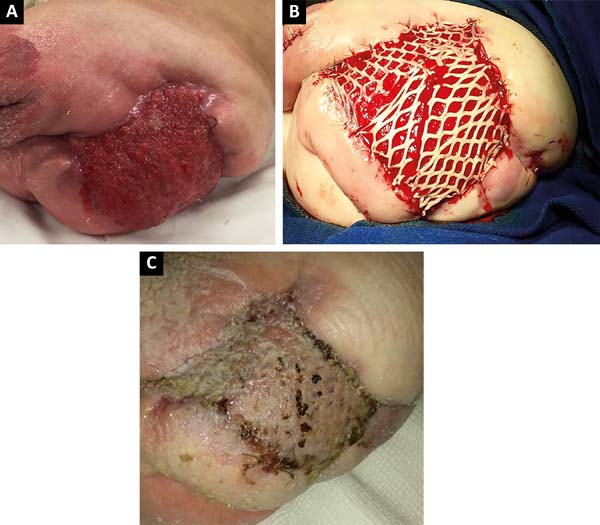
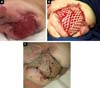
de patiënt heeft in deze dienst een poliklinische follow-up gehad, die bevredigend vorderde met volledige epithelialisatie van de donor-en ontvangende gebieden. De beschermende colostomie is afgesloten met de reconstructie van de darmtransit.
discussie
dit onderzoek werd gemotiveerd door het ontvangen van een patiënt die een eerdere behandeling had voorgesteld in een andere plastische chirurgie met conservatieve behandeling van ktws met laser., Dergelijk gedrag hield de patiënt uitgeschakeld, lijden met symptomen van chronische veneuze stasis en geëvolueerd met complicaties van lokale huidinfectie tot het ontvangen van de laatste behandeling.
Er is geen curatieve behandeling en de therapeutische doelen zijn bedoeld om de symptomen van de patiënt te verbeteren en de gevolgen van ernstige letsels en lengteverschillen te corrigeren. Alle auteurs zijn het er echter over eens dat conservatieve maatregelen de behandeling van KTWS blijven sturen. Dit sluit de noodzaak van tijdige chirurgische ingrepen tijdens de evolutie van de natuurlijke geschiedenis van de ziekte niet uit.,
adjuvante therapieën kunnen variëren van lasertherapie, met microfoam sclerotherapie, gefaseerde resecties van ectatische aderen en zelfs grotere excisies1,16-19 . De meest gebruikte indicaties voor chirurgische behandeling zijn: bloeding, lokale infecties, trombo-embolie en het optreden van zeer refractaire beenzweren. Andere indicaties zijn: lokale pijn, functionele beperkingen en esthetiek 17.
Interventieradiotherapie speelt een belangrijke rol in de Propedeutica van arterioveneuze malformaties (AVMs)., Hierdoor kan men het type misvorming evalueren en hoe de voedervaten gestructureerd zijn. Voor de behandeling van lage stroom AVM (KTWS), kan in sommige gevallen een injectie van scleroserende agent worden toegepast om de vaten kleiner te maken.
in andere gevallen kan dit worden gedaan met behulp van fluoroscopie. Er zijn beperkte opties voor de behandeling van aangeboren veneuze dysplasie. In ernstige gevallen kan de interventionist chirurgische verwijdering, sclerotherapie of een endovasculaire ablatietechniek gebruiken. Als er symptomen in de huid, zoals Port wijn vlekken, laserbehandeling kan worden aangegeven.,
in gevallen zoals beschreven kan, rekening houdend met de uitgevoerde behandeling, het gebied dat door enten wordt bestreken, worden beschouwd als een goede reconstructieve optie, rekening houdend met de eenvoud van de procedure, minder morbiditeit in vergelijking met het gebruik van flappen en de mogelijkheid van revalidatie door het gebruik van prothesen.,
ondanks het feit dat de prothese het hoogste niveau van amputatie van de onderste ledematen is, is de prothese efficiënt, aangezien de prothese voor dit niveau van amputatie veiligheid en stabiliteit biedt, met continue gang, met of zonder bewegingshulpmiddelen, afhankelijk van andere factoren, waaronder de leeftijd van de patiënt.
KTWS moet vanaf de geboorte worden vermoed bij alle pasgeborenen met capillaire misvormingen waarbij één extremiteit van het lichaam betrokken is. De differentiële diagnose voor KTWS is Proteus syndroom en Maffucci syndroom, onder andere niet-Syndrome capillaire misvormingen 20.,
belangrijke vooruitgang zal worden geboekt wanneer het mogelijk is KTWS nog sneller te diagnosticeren en de ontwikkeling van weefselhypertrofie, complexe angiodysplasieën en andere fenotypische veranderingen te voorkomen, misschien door de gerelateerde genetische mutatie te corrigeren of te voorkomen20.
conclusie
KTWS is een zeldzame ziekte, met progressieve en ernstige morbiditeit. De patiënt met dit syndroom moet worden begeleid in een referentiecentrum met ervaring en een divers therapeutisch arsenaal om op de best mogelijke manier in de behandeling te handelen., Elke patiënt heeft de parsimony en individualisering in het kiezen van de beste behandeling, evenals de ideale tijd om het te bereiken.
momenteel is de indicatie voor chirurgische interventie beperkt tot de complicaties die voortvloeien uit de eerste presentatie. In dit geval was het gebruik van chirurgische behandeling cruciaal om een verbetering van de klinische toestand en de kwaliteit van leven van de patiënt mogelijk te maken, waaruit blijkt dat het een geldig alternatief kan zijn.,
samenwerkingen
|
VPB |
schrijven van het manuscript of kritisch bekijken van de inhoud. |
|
AOM |
analyse en / of interpretatie van gegevens; schrijven van het manuscript of kritisch onderzoek van de inhoud. |
2. Favorito LA. Vesicaal hemangioom bij patiënt met Klippel-Trenaunay-Weber syndroom. J Urol. 2003;29(2):149-50.
4. Klippel M, Trénaunay P. Du naevus variqueux osteohypertrophique. Arch Gen Med (Parijs)., 1900;185:641-72.
5. Weber FP. Hemangiectatische hypertrofie van ledematen: congenitale phlebarteriectase en zogenaamde congenitale spataderen. Br J Child Dis. 1918;15:13-7.
9. Meine JG, Schwartz RA, Janniger CK. Klippel-Trenaunay-Weber syndroom. Cutis. 1997;60(3):127-32. PMID: 9314616
1. Universidade Federal de Uberlândia, Uberlândia, MG, Brazilië.
instelling: Universidade Federal de Uberlândia, Uberlândia, MG, Brazilië.