Background
El síndrome de Alicia en el país de las maravillas (AIWS) es un trastorno neurológico raro caracterizado por distorsiones de la percepción visual (metamorfopsias), la imagen corporal y la experiencia del tiempo. Como señaló ya en 1955 John Todd, estos síntomas pueden ir acompañados de desrealización y despersonalización (1)., Los pacientes que sufren de AIWS pueden terminar consultando a un neurólogo o un psiquiatra, aunque en ambas especialidades no es tan conocido como merece ser. Esto se debe, al menos en parte, al hecho de que las principales clasificaciones, como el Manual Diagnóstico y Estadístico de los trastornos mentales, no la incluyen como categoría diagnóstica, mientras que otras, como la Clasificación Internacional de enfermedades, le prestan una atención limitada. Otra razón puede ser el número relativamente pequeño de casos publicados., Una revisión de la literatura existente, publicada en 2016, indicó que solo se habían descrito 169 casos de AIWS desde la conceptualización del síndrome en 1955, lo que se reduce a un número medio de 1,1 casos por año (4). Aunque este número ha ido aumentando constantemente en los últimos años, actualmente se encuentra en torno a 180. Cabe destacar que todos estos son casos que necesitan atención médica, es decir, lo que llamamos «casos clínicos».»Mientras tanto, los estudios de población a gran escala indican que los síntomas de AIWS se experimentan con bastante frecuencia en la población general, con tasas de prevalencia a lo largo de la vida de hasta el 30% (5-7)., Dado que estos últimos casos son típicamente fugaces y transitorios, y rara vez implican un comportamiento de búsqueda de ayuda, se les conoce como «casos no clínicos».»De los casos clínicos, un 85% muestra la implicación de una sola modalidad sensorial. De ellos, la mayoría se limitan a un solo síntoma (por ejemplo, solo micropsia o solo macrosomatognosia, etc.).) (8). AIWS tiene muchas etiologías diferentes. En los casos clínicos, la encefalitis (especialmente debido a la infección por el virus de Epstein-Barr) es la causa más común en los niños; en los adultos, es la migraña (4)., Aunque el pronóstico y el resultado dependen en gran medida del trastorno subyacente y su facilidad de tratamiento, la carga causada por el AIWS puede ser sustancial, incluso cuando su causa es bastante inofensiva, como en el contexto de la fiebre o el consumo esporádico de cannabis. Esto es especialmente cierto cuando los síntomas interrumpen gravemente la percepción sensorial, interfieren con el funcionamiento diario y / o evocan pensamientos catastróficos (por ejemplo, que el mundo ha cambiado de una manera incomprensible o que los síntomas pueden ser indicativos de demencia o esquizofrenia)., Dado que los casos no clínicos son por definición autolimitados, e incluso en el 50% de todos los casos clínicos, la tranquilidad parece ser suficiente, el AIWS a veces se caracteriza como relativamente inofensivo en naturaleza (9). Sin embargo, dado que la investigación en esta área está todavía en su infancia, y AIWS bien puede ser severamente infrarreportada, es demasiado pronto para sacar conclusiones con respecto a su historia natural y resultado «típico». Además, ya sabemos que las AIWS pueden ser una manifestación de condiciones severas e incluso letales, como un infarto cerebral o un tumor cerebral (10, 11)., Presentamos aquí un caso de AIWS causado por enfermedad de Creutzfeldt-Jakob (ECJ) esporádica. Con él, añadimos a la literatura floreciente sobre AIWS, y buscamos contrarrestar cualquier conclusión prematura de que este síndrome puede a priori ser caracterizado como relativamente «benigno» en naturaleza.
métodos
El paciente que describimos estaba bajo tratamiento en nuestra propia práctica clínica. Desde que murió dentro de los 2 meses después de que sus síntomas de AIWS había comenzado, hemos obtenido el consentimiento por escrito para la publicación de su familia.,
resultados–Reporte de caso
En marzo de 2018, Un varón de 68 años reportó a nuestra clínica de Neurología ambulatoria con síntomas visuales. Tenía antecedentes de cirugía de cataratas en 2004 y sordera perceptiva a partir de 2006. Unas semanas antes de que lo viéramos, había sido referido al oftalmólogo debido a la mala percepción de profundidad y tamaño y una sensación apretada alrededor de la cabeza que había persistido durante 1 mes. No tenía otros síntomas (neurológicos). La evaluación oftalmológica indicó glaucoma de ángulo abierto con presiones intraoculares de 39/27 mmHg ODS (referencia 12-21 mmHg)., Su agudeza visual era casi normal (DO 0 * 8 dpt, OS 0 * 9 dpt), aunque el examen del campo visual reveló varios defectos leves (OD) que no eran consistentes con sus síntomas. Su presión ocular se normalizó con el uso de bimatoprost y dorzolamida / timolol colirio. Sin embargo, en el transcurso de las semanas siguientes, los síntomas visuales se hicieron más pronunciados y peculiares. Al ser referido a nuestra clínica ambulatoria, informó que los objetos en movimiento se ralentizaban y aceleraban «como en una película de Charlie Chaplin» (conocido como fenómeno de duración prolongada y movimiento rápido, respectivamente, i. e.,, variantes del grupo de distorsiones temporales). A veces incluso no veía ningún movimiento (akinetopsia). Además, percibió los colores como excepcionalmente brillantes (hipercromatopsia) y cambiantes al azar, como una camiseta roja que se vuelve verde «como luces de Feria» (cloropsia/discromatopsia). También vio objetos encogiéndose o hinchándose hasta un tamaño antinatural, «como si estuviera mirando en un espejo de la casa de la risa» (micropsia y macropsia, zoom visión)., Además de estos tipos de metamorfopsia, desarrolló parestesias en manos y pies, inestabilidad de la marcha y disfunciones de concentración y memoria. También tuvo dificultades para tocar la flauta de jazz y el saxofón, lo que consideramos una señal ominosa, dado que era un músico de jazz profesional. Su discurso se volvió menos fluido porque no podía encontrar las palabras correctas o no podía encadenarlas para hacer oraciones, y su pareja notó cambios de comportamiento en forma de agitación y labilidad emocional.,
aunque el examen neurológico, los análisis de sangre de rutina y una resonancia magnética de la cabeza (incluida la imagen ponderada por difusión, DWI) no mostraron anomalías, nuestro paciente se volvió cada vez más olvidadizo y desorientado, y posteriormente fue ingresado en nuestro hospital. Allí vimos a un hombre anteriormente elocuente que ahora sufría de afasia, ataxia, tirones mioclónicos y una demencia rápidamente progresiva., Una segunda resonancia magnética de la cabeza mostró valores bajos del coeficiente de difusión aparente (ADC) y aumento de la señalización DWI en la corteza parieto-occipital izquierda, característica de un signo de cinta cortical (Figura 1), mientras que el electroencefalograma mostró complejos periódicos de onda aguda (PSWC) en la misma área (Figura 2). La resonancia magnética con presencia de proteínas 14-3-3 y proteína tau elevada en el líquido cefalorraquídeo apoyó el diagnóstico de probable enfermedad esporádica de Creutzfeldt-Jakob (ECJ), en particular la variante de Heidenhain., Se excluyeron otras causas posibles, incluyendo trastornos autoinmunes, infecciones, neoplasias malignas, encefalopatías tóxicas y metabólicas, y otras enfermedades neurodegenerativas (especialmente atrofia cortical posterior y demencia con cuerpos de Lewy). No realizamos pruebas genéticas porque los antecedentes familiares eran negativos para la enfermedad neurodegenerativa, en particular la ECJ. Desafortunadamente no había opciones terapéuticas. De acuerdo con sus deseos, nuestro paciente fue dado de alta a su casa, donde murió dentro de los 2 meses después de que sus síntomas visuales habían comenzado. No pudimos obtener el consentimiento de la autopsia.,
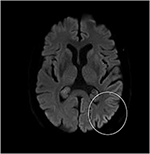
la Figura 1. Alta intensidad de señal de la corteza parieto-occipital izquierda en RM ponderada por difusión (DWI; b = 1.000).
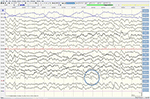
la Figura 2. EEG mostrando complejos periódicos de onda aguda sobre la región parieto-occipital izquierda, sugestivos de ECJ.,
discusión
lo que hace único este caso, es que nuestro paciente presentó un número relativamente grande de metamorfopsias (que, en la literatura existente, se reporta en solo el 15% de todos los casos clínicos de AIWS) y que la ECJ fue la causa más probable. Dado que un diagnóstico de ECJ definitiva solo puede establecerse post mortem por autopsia, fue desafortunado que no pudiéramos obtener el consentimiento de la autopsia. Sin embargo, se ha encontrado que los hallazgos de la RM son positivos en el 83% de los casos de ECJ probable (vs.en el 98% de los casos de ECJ definitiva) (12)., Por lo tanto, a pesar de que la RMN de la cabeza no es el estándar de oro, un diagnóstico de ECJ todavía era muy probable en nuestro paciente, especialmente teniendo en cuenta nuestro estudio neurológico adicional, que no produjo un diagnóstico alternativo que pudiera explicar el cuadro clínico, incluyendo su rápido declive y resultado dramático.,
síndrome de Alicia en el país de las maravillas
según lo descrito por John Todd en 1955, AIWS se caracteriza por distorsiones perceptivas que recuerdan a las distorsiones visuales, distorsiones temporales, cambios corporales, desrealización y despersonalización experimentadas por Alicia durante su estancia en el país de las maravillas, como se describe en el clásico libro infantil de Lewis Carroll Alice’s Adventures in Wonderland (1, 13)., Todd, y antes que él, Lipmann (14), sugirieron que Carroll–cuyo nombre real era Charles Lutwidge Dodgson–había encontrado inspiración para estos fenómenos peculiares en las distorsiones perceptivas que él mismo había experimentado en el contexto de la migraña. Aunque esta hipótesis fue seguida por varios tratados históricos que alegaban que la migraña era de hecho la fuente más probable de las experiencias de Dodgson (15, 16), otros han presentado la hipótesis igualmente tentadora de que, en su caso, fue más bien la epilepsia la que las causó (17) o quizás el abuso de sustancias (18)., Aunque probablemente nunca sepamos con certeza qué hizo que Dodgson experimentara estos síntomas, una cuidadosa reconstrucción de su historial médico indica que su fuente más probable fue la enfermedad infecciosa, de la que el autor sufrió en numerosas ocasiones desde la infancia en adelante, literalmente hasta el último día de su vida (19)., Es muy probable que Dodgson hubiera experimentado estas distorsiones él mismo (en lugar de haber basado las experiencias de su heroína en información de tercera mano), con la friolera de 13 síntomas diferentes descritos a lo largo del libro, mucho antes de que Todd hubiera ideado el concepto de AIWS.,
para entender qué hace que los AIWS se destaquen de otros síndromes y trastornos perceptuales, necesitamos darnos cuenta de que las distorsiones difieren de las alucinaciones e ilusiones en que no son percepciones recién formadas de algo que no está allí (alucinación), ni objetos o escenas reales erróneamente juzgadas como algo más (ilusión). En cambio, las distorsiones son percepciones, experimentadas por un individuo despierto, que se basan en estímulos apropiados del mundo exterior, de los cuales un aspecto altamente específico se altera de manera consistente ., Hoy en día, se conocen unos 55 tipos diferentes de distorsión perceptiva que pueden ocurrir en el contexto de AIWS (4). Los más frecuentemente reportados son micropsia (ver cosas más pequeñas de lo que son), macropsia (ver cosas más grandes de lo que son), teleopsia (ver cosas más lejos de lo que son) y dismorfopsia (ver líneas rectas como onduladas). La disposición de que tales aspectos se alteren de manera consistente, significa que la distorsión se aplica a cualquier cosa dentro del rango visual del paciente., Por lo tanto, las personas que sufren de plagiopsia típicamente verán todas las cosas como inclinadas, en la misma dirección y bajo el mismo grado, mientras que aquellos con prosopometamorfopsia típicamente verán una alteración particular en todas las caras que perciben, como cejas pesadas o un ojo que está marcadamente abducido a la nariz o caras humanas que se transforman en caras de dragón (21, 22). La naturaleza de estas distorsiones puede variar con el tiempo, pero una vez presentes, todas las cosas percibidas parecen distorsionadas de una manera similar.

la Tabla 1., Definiciones de alucinación, ilusión y distorsión .
la distinción entre alucinación, ilusión y distorsión no es simplemente un asunto Académico. Por el contrario, se cree que sus diferencias fenomenológicas reflejan diferencias en los mecanismos subyacentes. Fisiopatológicamente, las distorsiones perceptivas se atribuyen a lesiones estructurales o funcionales de partes discretas de la red perceptiva, como el área V4 en la hipercromatopsia y V5 en la acinetopsia (23)., Hay ocho grupos conocidos de etiología subyacente, que comprenden enfermedades infecciosas (encefalitis), lesiones del sistema nervioso central (SNC) (accidente cerebrovascular, tumor cerebral), lesiones del sistema nervioso periférico (SNP) (enfermedad ocular, enfermedad del oído medio), trastornos neurológicos paroxísticos (epilepsia, migraña), trastornos psiquiátricos (depresión, esquizofrenia), medicamentos, sustancias ilícitas y un grupo diverso que incluye hipnagogia y privación sensorial (4)., Por lo tanto, los llamados «casos clínicos» de AIWS siempre justifican un estudio diagnóstico, incluida la consulta neurológica y psiquiátrica, la resonancia magnética de la cabeza y el EEG, y, cuando se indica, otras investigaciones auxiliares (por ejemplo, examen oftalmológico, consulta otorrinolaringológica). Aunque los tratamientos basados en la evidencia aún no se han desarrollado, es una buena práctica clínica dirigir la terapia a la causa subyacente (probable) (4, 19).
enfermedad de Creutzfeldt-Jakob
hasta donde sabemos, la AIWS no ha sido reportada antes en el contexto de la ECJ. Con 1-1.,5 casos por millón de habitantes al año, la ECJ es una enfermedad extremadamente rara que es mortal en un año en aproximadamente el 90% de los afectados (24). La incidencia máxima es en la séptima década, mientras que los casos más jóvenes (20-40 años) o mayores (>80 años) son mucho menos comunes (25). La ECJ pertenece a las encefalopatías espongiformes transmisibles o enfermedades priónicas. Las enfermedades priónicas se caracterizan por la deposición de una isoforma anormalmente deformada de la proteína priónica nativa, que está codificada por el gen prión (PRNP) en el cromosoma humano 20., El mecanismo para desencadenar este cambio conformacional es desconocido, pero la acumulación de esta proteína prión anormal conduce a la degeneración neuronal, gliosis astrocítica y cambios espongiformes, acompañados de un rápido deterioro cognitivo, y terminando en la muerte.,ximately 85% de los casos; (ii) CJD genética, que representa el 10-15% de los casos y se asocia con mutaciones del gen prion (PRNP); (iii) la forma iatrogénica de CJD, que representa aproximadamente el 1% de los casos y se asocia con mayor frecuencia con el tratamiento previo con hormonas derivadas de la hipófisis humana o injertos de duramadre humano; y (iv) variante CJD (vCJD), que es una nueva enfermedad prion humana que se encuentra casi exclusivamente en el Reino Unido, y el consumo de productos de carne de vacuno contaminados con el agente causante de la encefalopatía espongiforme bovina (EEB) o de la «enfermedad de las vacas locas».,»Además, con base en la presentación clínica inicial, se han identificado seis fenotipos, llamados cognitivos, visuales (variante de Heidenhain), afectivos, clásicos, atácticos (variante de Oppenheimer-Brownell) e indeterminados (26). La variante de Heidenhain fue descrita por primera vez en la década de 1920, y nombrada en honor al fisiólogo e histólogo alemán Rudolf Heidenhain (1834-1897)., Representando alrededor del 20% de todos los casos de ECJ esporádica (26-28), se caracteriza por síntomas visuales aislados en el inicio de la enfermedad, como defectos del campo visual y pérdida de la agudeza visual, que se consideran reflejos de la afectación temprana de la corteza occipital (29). Dado que estos defectos visuales pueden preceder a los síntomas cognitivos y motores por varias semanas, no es raro que la ECJ ni siquiera se sospeche en tales casos, y que los pacientes sean remitidos inicialmente a un oftalmólogo.,
conclusión
concluimos que la posibilidad de una variante de Heidenhain de la ECJ, aunque extremadamente rara, necesita ser considerada en el diagnóstico diferencial de AIWS, especialmente en presencia de deterioro cognitivo rápido. Además, concluimos que el AIWS puede ser relativamente inofensivo en la mayoría de los casos, pero que los casos «clínicos» siempre justifican un estudio diagnóstico adecuado antes de que se pueda extraer esta conclusión.
Limitaciones
Nuestro conocimiento de las numerosas causas y manifestaciones de AIWS está todavía en su infancia., El síndrome se conceptualizó por primera vez en 1955, pero solo en los últimos años se ha observado un aumento constante en el número de publicaciones sobre este grupo dispar de fenómenos. Dado que el área está todavía muy en movimiento, nuestras reflexiones teóricas sobre AIWS, aunque de última generación, deben considerarse de carácter preliminar. En segundo lugar, el hecho de que presentemos aquí el primer informe de caso sobre AIWS en el contexto de la ECJ no implica necesariamente que nuestro paciente fue la primera persona en sufrir estas dos enfermedades raras., Notablemente, se puede esperar que la variante de Heidenhain de la ECJ se presente con más frecuencia con metamorfopsias. Por lo tanto, nuestra incapacidad para encontrar descripciones previas de casos de síntomas de AIWS en el contexto de la ECJ bien puede deberse a un subregistro más que a una rareza real de la combinación. Una tercera y última limitación es que no pudimos obtener el consentimiento de la autopsia, que habría sido necesario para hacer un diagnóstico de ECJ definitiva.
Declaración ética
se obtuvo consentimiento escrito de la familia del paciente para su publicación.,
contribución a la Declaración de campo
El síndrome de Alicia en el país de las maravillas (AIWS) es un trastorno neurológico raro caracterizado por distorsiones de la percepción visual, la imagen corporal y la experiencia del tiempo. Las personas pueden ver cosas más pequeñas de lo que son, sentir que su cuerpo se altera en tamaño o experimentar cualquiera de los numerosos otros síntomas del síndrome. Dado que también hay muchas causas conocidas de AIWS, el diagnóstico requiere un estudio neurológico completo. En los niños, la causa más común es la inflamación cerebral; en los adultos, es la migraña., En la literatura médica no se han descrito más de 180 pacientes individuales, 50% de los cuales se recuperaron. Sin embargo, los estudios de población a gran escala indican que los síntomas fugaces y transitorios de AIWS son experimentados por hasta el 30% de todos los individuos sanos. En consecuencia, AIWS se considera generalmente bastante inofensivo en la naturaleza. Presentamos aquí la primera descripción del caso de un hombre anciano que sufría de AIWS debido a la enfermedad de Creutzfeldt-Jakob (ECJ), un trastorno neurodegenerativo extremadamente raro., Nuestro paciente desarrolló rápidamente un estado de demencia, y murió dentro de 2 meses después de que sus síntomas visuales habían comenzado. Concluimos que el AIWS no siempre es inofensivo, y que la ECJ, aunque extremadamente rara, debe estar en la mente de los médicos cuando los síntomas visuales típicos del AIWS se acompañan de un rápido deterioro cognitivo.,
contribuciones del autor
TN contribuyó a la concepción y diseño del trabajo, y a la adquisición, análisis e interpretación de los datos para el trabajo, redactó y revisó el trabajo, dio la aprobación final para la versión final que se publicará, y acordó ser responsable de todos los aspectos del trabajo para garantizar que las cuestiones relacionadas con la exactitud o integridad de cualquier parte del trabajo sean investigadas y resueltas adecuadamente., BtM, y SvdW contribuyeron a la concepción y diseño del trabajo, y a la adquisición, análisis e interpretación de los datos para el trabajo, revisaron el trabajo, dieron la aprobación final para la versión final que se publicará, y acordaron ser responsables de todos los aspectos del trabajo para asegurar que las preguntas relacionadas con la exactitud o integridad de cualquier parte del trabajo sean investigadas y resueltas apropiadamente., JDB contribuyó a la concepción y diseño del trabajo, y al análisis e interpretación de los datos para el trabajo, redactó y revisó el trabajo, dio la aprobación final para la versión final que se publicará, y acordó ser responsable de todos los aspectos del trabajo para garantizar que las cuestiones relacionadas con la exactitud o integridad de cualquier parte del trabajo se investiguen y resuelvan adecuadamente.,
Declaración de conflicto de intereses
los autores declaran que la investigación se realizó en ausencia de relaciones comerciales o financieras que pudieran ser interpretadas como un potencial conflicto de intereses.
1. Todd J. El síndrome de Alicia en el país de las maravillas. Can Med Assoc J. (1955) 73: 701-4.
PubMed Abstract | Google Scholar
2. Asociación Americana De Psiquiatría. Manual Diagnóstico y Estadístico de los trastornos mentales. 5th ed., Washington, DC: American Psychiatric Association (2013). doi: 10.1176/appi.books.9780890425596
CrossRef Full Text | Google Scholar
3. World Health Organization. The International Classification of Diseases, 10th Revision. Geneva: World Health Organization (1992).
Google Scholar
5. Abe K, Suzuki T., Prevalencia de algunos síntomas en la adolescencia y madurez: fobias sociales, síntomas de ansiedad, ilusiones episódicas e idea de referencia. Psicopatología. (1986) 19:200–5. doi: 10.1159/000284448
PubMed Abstract | CrossRef Texto Completo | Google Scholar
8. Lanska JR, Lanska DJ. Alice in Wonderland syndrome: somesthetic vs visual perceptual disturbance. Neurología. (2013) 80:1262–4. doi: 10.1212 / WNL.,0b013e31828970ae
PubMed Abstract | CrossRef Texto Completo | Google Scholar
11. Bender MB, KANZER mg. Metamorfopsia y otras alteraciones psicovisuales en un paciente con tumor cerebral. Arch Neurol Psiquiatría. (1941) 45:481–5. doi: 10.1001 / archneurpsyc.1941.02280150089005
CrossRef Texto Completo | Google Scholar
13. Carroll L. Alice’s Adventures in Wonderland (en inglés). Londres: MacMillan (1865).,
Google Scholar
16. Podoll K, Robinson D. Migraine Art. The Migraine Experience From Within. Berkeley, CA: North Atlantic Books (2008).
Google Scholar
18. Carmichael C. Wonderland revisited. London Miscellany. (1996) 28:19–28.
Google Scholar
19. Blom JD. Alice in Wonderland Syndrome., Heidelberg: Springer (2019).
Google Scholar
22. Funatsu N, Hayakawa M, Tokuda N, Toyoda K. prosopometamorfopsia transitoria restringida al ojo izquierdo causada por isquemia en el esplenio derecho del cuerpo calloso. Pasante Med. (2017) 56:2933–5. doi: 10.2169 / internalmedicina.8295-16
PubMed Abstract | CrossRef Texto Completo | Google Scholar
24., Appleby BS, Appleby KK, Crain BJ, Onyike CU, Wallin MT, Rabins PV. Características de las variantes esporádicas establecidas y propuestas de la enfermedad de Creutzfeldt-Jakob. Arch Neurol. (2009) 66:208-15. doi: 10.1001 / archneurol.2008.533
CrossRef Texto Completo | Google Scholar
26. Heidenhain A. Clinical and anatomical studies of a peculiar organic disease of the central nervous system in the Praesenium. Z Ges Neurol Psychiat. (1929) 118:49-114. doi: 10.,1007/BF02892896
CrossRef Full Text | Google Scholar
28. Baiardi S, Capellari S, Ladogana A, Strumia S, Santangelo M, Pocchiari M, et al. Revisiting the Heidenhain variant of Creutzfeldt-Jakob disease: evidence for prion type variabiliy influencing clinical course and laboratory findings. J Alzheimers Dis. (2016) 50:465–76. doi: 10.3233/JAD-150668
CrossRef Full Text | Google Scholar
29., Cooper SA, Murray KL, Heath CA, Will RG, Knight RSG. Síntomas visuales aislados de inicio en la enfermedad esporádica de Creutzfeldt-Jakob: el fenotipo clínico de la «variante de Heidenhain».»Br J Ophthalmol. (2005) 89:1341–2. doi: 10.1136 / bjo.2005.074856
PubMed Abstract / CrossRef Full Text / Google Scholar