l’apnée Obstructive du sommeil-syndrome d’hypopnée (AHOS) est très répandue chez les enfants et les adolescents, 1 et les complications à court et à long terme sont importantes,les plus importantes étant la déficience neurocognitive, 2 les difficultés d’apprentissage,3 et les changements cardiovasculaires et métaboliques., La myélinisation et la connectivité neuronale au cours du développement neural dans la petite enfance peuvent être affectées par OSAHS, et c’est pourquoi un diagnostic précis de OSAH est particulièrement important dans ce groupe d’âge.
Depuis des décennies, cependant, le diagnostic de la SRAS chez les enfants et les adolescents est problématique. Les manifestations cliniques et l’examen physique sont de mauvais prédicteurs de L’OSAHS.4 le ronflement habituel, un symptôme cardinal de L’OSAHS, est un signe d’avertissement, mais ce symptôme à lui seul est insuffisant pour prédire si le patient risque de développer L’OSAHS., La difficulté d’obtenir un diagnostic précis à partir des signes et symptômes cliniques est encore aggravée par les recommandations diagnostiques qui désignent actuellement la polysomnographie nocturne (PSG) comme l’étalon-or pour le diagnostic de L’OSAHS chez les enfants., Bien que le PSG ait toujours été la technique de choix dans le diagnostic des AHOS, il présente une série de limites, telles que la disponibilité restreinte (tous les centres qui voient des enfants atteints de AHOS ont accès à ce test), le coût élevé, l’utilisation plus intensive des ressources et le besoin de techniciens et de médecins spécialisés pour administrer le test Les listes d’attente pour le PSG varient partout dans le monde, mais les enfants avec OSAHS attendent généralement trop longtemps pour un diagnostic.,
compte tenu de ces problèmes, un certain nombre d’études ont été réalisées au cours des 20 dernières années pour étudier la validité de différents tests de diagnostic. Il s’agit notamment de la taille des amygdales,de 5 enregistrements vidéo ou audio, de questionnaires,de 6,7 radiographies latérales du cou, d’oxymétrie de pouls, de polygraphie cardiorespirataire8 et, ces dernières années, de marqueurs plasmatiques et urinaires.9 La Plupart de ces tests ont été analysés dans une revue systématique publiée par notre groupe il y a quelques années.4 dans cet examen, nous avons identifié 965 études potentiellement pertinentes qui visaient à comparer d’autres types de tests avec l’étalon-or, c’est-à-dire,, PSG, dans le diagnostic de L’OSAHS chez les enfants. Sur les 33 études finalement sélectionnées,4 seulement 13 ont utilisé la définition consensuelle actuellement acceptée D’OSAHS, à savoir un indice d’apnée/hypopnée (AHI)>1.0/h. 4 cette définition doit cependant être utilisée avec prudence dans les groupes d’âge plus âgés (adolescents) et dans les groupes ayant des phénotypes OSAH Spéciaux. En plus de L’IAH, d’autres facteurs, tels que la saturation en oxygène, peuvent être utiles dans le diagnostic de L’OSAHS.,
Le très grand nombre d’études initialement identifiées dans cette revue systématique, est symptomatique de l’inquiétude généralisée dans la communauté scientifique à ce sujet. Cependant, très peu d’études ont suivi la méthodologie recommandée, dans la mesure où la plupart ont omis de comparer leur test de diagnostic avec le PSG de référence ou ont utilisé d’autres définitions des AHOS, ce qui a affecté la précision du diagnostic.4 des tests qui ont atteint une grande précision diagnostique, les plus intéressants étaient la polygraphie cardiorespirataire10 et les biomarqueurs urinaires.,11 Questionnaires et autres tests simplifiés, tels que l’enregistrement vidéo à domicile, n’ont atteint qu’une précision de diagnostic modérée. Les résultats diagnostiques de la radiographie latérale du cou et de l’examen physique général étaient inacceptables, et ces techniques ont ensuite été exclues de la méta-analyse.4
la polygraphie cardiorespiratoire s’est révélée être un test prometteur dans le diagnostic de L’OSAHS chez les enfants.4,10 dans une revue systématique publiée par notre co-auteur, ce test a atteint une concordance diagnostique globale de 84,9%, qui est passée à 95% dans un sous-groupe d’enfants âgés de 6 à 14 ans.,10 cela a validé la polygraphie cardiorespiratoire réalisée en laboratoire du sommeil comme une technique moins invasive, plus pratique et plus rentable que la PSG. Quelques années plus tard, cette étude a été suivie d’un procès, qui atteint une sensibilité de 90.9% et une spécificité de 94,1%.8 D’autres études plus récentes ont confirmé ces résultats en utilisant une grande variété de méthodes, soulignant la nécessité d’études simplifiées.,12 études réalisées par notre groupe ont montré que la perte de signal et les artefacts dans la polygraphie cardiorespiratoire sont peu fréquents, et 93% -94% ont été correctement interprétés à la première tentative.13 malgré la fiabilité de cette technique, certaines limites doivent être prises en compte, notamment en ce qui concerne le pourcentage élevé de faux négatifs dans les cas plus légers. Malgré cette limitation, il ne fait guère de doute que la polygraphie cardiorespiratoire est une bonne alternative si le PSG n’est pas disponible,14 et cette technique est acceptée par les directives espagnoles depuis quelques années maintenant.,15 néanmoins, certaines précautions doivent être prises: lorsque les résultats sont négatifs et que les symptômes persistent, l’étude doit être répétée ou un PSG doit être effectué, si possible. L’American Sleep Academy a récemment publié un consensus qui déconseille la polygraphie cardiorespiratoire à domicile chez les enfants; malheureusement, ils ne suggèrent aucune solution alternative.16
les biomarqueurs urinaires ont atteint la plus grande précision de diagnostic dans l’examen systématique mentionné ci-dessus.,11 en utilisant des techniques de laboratoire spécifiques, certaines molécules ont pu être identifiées chez des enfants atteints de shos (uromoduline, urocortine 3, orosomucoïde 1 et kallikréine) qui n’étaient pas présentes dans les témoins. La précision diagnostique de ces biomarqueurs était presque identique à celle du PSG (sensibilité et spécificité proches de 100%).11 nous pensons que ces techniques de dépistage non invasives et facilement accessibles sont prometteuses et, une fois qu’elles seront largement disponibles, constitueront probablement l’une des solutions les plus rentables pour le diagnostic des AHOS à long terme., Les biomarqueurs semblent être particulièrement utiles pour identifier les enfants atteints du SAOSAS qui sont à risque de développer des conséquences neurocognitives.17 la capacité de prédire les conséquences des AHOS est l’un des avantages les plus importants de ce type de tests, en particulier compte tenu des limites du PSG à cet égard.
en plus de la polygraphie et des biomarqueurs, l’intérêt pour les tests simples et ponctuels tels que l’oxymétrie de pouls a récemment été relancé après avoir été discrédité pendant des années., Un examen critique récent de la littérature18 a évalué les critères et les considérations associés à l’utilisation de l’oxymétrie de pouls, et est arrivé à la conclusion que cette méthode est utile dans les situations où la PSG ou d’autres méthodes ne sont pas facilement accessibles. Malgré tout, le principal problème avec toutes ces techniques de diagnostic réside dans leur évolutivité limitée. Deux groupes différents ont tenté de surmonter ce problème et d’améliorer la convivialité, en particulier dans des environnements moins experts, avec des résultats très prometteurs., Une étude multicentrique récente chez 4190 enfants a révélé que l’analyse des paramètres d’oxymétrie de pouls nocturne à l’aide d’un algorithme de réseau neuronal automatisé dérivé d’approches d’apprentissage automatique et d’intelligence artificielle avait une excellente sensibilité et spécificité diagnostiques.19 l’évolutivité de cette nouvelle technique d’analyse (fig. 1) a aidé l’oxymétrie de pouls à réapparaître en tant qu’outil de diagnostic qui peut être utile dans le dépistage, en particulier dans les centres ayant un accès limité aux études du sommeil telles que la polygraphie ou le PSG.
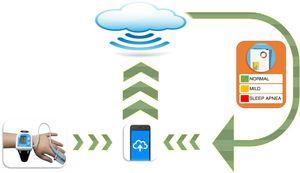
schéma d’un système d’oxymétrie de pouls évolutif utilisant des algorithmes de réseau neuronal pour le diagnostic des AHOS chez les enfants.
En résumé, nous sommes impressionnés par les progrès réalisés dans le SAHOS diagnostics chez les enfants. L’utilisation de tests tels que la polygraphie, l’oxymétrie de pouls et les biomarqueurs est étayée par des preuves de plus en plus solides et prometteuses., Ces nouvelles techniques peuvent et doivent être utilisées pour accélérer le processus de diagnostic, car il est clair que les enfants atteints de la SOSAH ne doivent pas s’attarder sur des listes d’attente entraînant un diagnostic tardif. L’avenir est arrivé et il est temps d’aller de l’avant.
Financement
le DG reçoit un soutien financier dans son poste de Professeur Herbert T. Abelson de pédiatrie et de recherche financement des National Institutes of Health grant no. HL130984.