El síndrome de apnea-hipopnea obstructiva del sueño (SAHS) es muy prevalente en niños y adolescentes1, y las complicaciones a corto y largo plazo son significativas,siendo las más importantes el deterioro neurocognitivo 2, las dificultades de aprendizaje3 y los cambios cardiovasculares y metabólicos., La mielinización y la conectividad neural durante el desarrollo neural en la infancia pueden verse afectadas por el SAHS, y es por eso que un diagnóstico preciso del SAHS es especialmente importante en este grupo de edad.
durante décadas, sin embargo, el diagnóstico de SAHS en niños y adolescentes ha sido problemático. Las manifestaciones clínicas y el examen físico son malos predictores de SAHS.4 El ronquido Habitual, un síntoma cardinal del SAHS, es una señal de advertencia, pero este síntoma por sí solo es insuficiente para predecir si el paciente está en riesgo de desarrollar SAHS., La dificultad para obtener un diagnóstico preciso a partir de los signos y síntomas clínicos se ve agravada por las recomendaciones diagnósticas que actualmente designan la polisomnografía nocturna (PSG) como el estándar de oro para el diagnóstico de SAHS en niños., Si bien la PSG ha sido históricamente la técnica de elección en el diagnóstico de SAHS, presenta una serie de limitaciones, como la disponibilidad restringida (no todos los centros que atienden a niños con SAHS tienen acceso a esta prueba), el alto costo, el uso más intensivo de recursos y la necesidad de técnicos especializados y médicos para administrar la prueba e interpretar los resultados, respectivamente. Las listas de espera para el PSG varían en todo el mundo, pero los niños con SAHS generalmente esperan demasiado tiempo para un diagnóstico.,
en vista de estos problemas, se han realizado una serie de estudios en los últimos 20 años para investigar la validez de diferentes pruebas diagnósticas. Estos incluyen el tamaño de la amígdala, 5 grabaciones de video o audio, cuestionarios,6, 7 radiografía lateral del cuello, oximetría de pulso, polígrafo cardiorrespiratorio8 y, en los últimos años, marcadores plasmáticos y urinarios.9 La mayoría de estas pruebas fueron analizadas en una revisión sistemática publicada por nuestro grupo hace unos años.4 en esta revisión, identificamos 965 estudios potencialmente relevantes que buscaron comparar otros tipos de prueba con el patrón oro, i. e.,, PSG, en el diagnóstico de SAHS en niños. De los 33 estudios finalmente seleccionados,4 solo 13 utilizaron la definición consensuada de SAHS actualmente aceptada, es decir, un índice de apnea/hipopnea (IAH) >1.0/H4.sin embargo, esta definición debe utilizarse con precaución en grupos de mayor edad (adolescentes) y en grupos con fenotipos Especiales De SAHS. Además del IAH, otros factores, como la saturación de oxígeno, pueden ser útiles en el diagnóstico del SAHS.,
el notable número de estudios inicialmente identificados en esta revisión sistemática es sintomático de la preocupación generalizada en la comunidad científica con respecto a este tema. Sin embargo, muy pocos estudios siguieron la metodología recomendada, ya que la mayoría no comparó su prueba diagnóstica con la PSG de referencia o utilizó otras definiciones de SAHS, lo que afectó la precisión del diagnóstico.4 de las pruebas que alcanzaron alta precisión diagnóstica, las más interesantes fueron el polígrafo cardiorrespiratorio10 y los biomarcadores urinarios.,11 los cuestionarios y otras pruebas simplificadas, como la grabación de video en casa, solo lograron una precisión diagnóstica moderada. Los rendimientos diagnósticos de la radiografía lateral de cuello y el examen físico general fueron inaceptables, y estas técnicas fueron posteriormente excluidas del metanálisis.4
la poligrafía cardiorrespiratoria demostró ser una prueba prometedora en el diagnóstico de SAHS en niños.4,10 en una revisión sistemática publicada por nuestro coautor, esta prueba alcanzó una concordancia diagnóstica global del 84,9%, que aumentó al 95% en un subgrupo de niños de 6 a 14 años.,10 Esto ha validado la poligrafía cardiorrespiratoria realizada en el laboratorio del sueño como una técnica menos invasiva, más cómoda y más rentable que la PSG. Algunos años después, este estudio fue seguido por un ensayo domiciliario, que alcanzó una sensibilidad de 90,9% y una especificidad de 94,1%.8 otros estudios más recientes han confirmado estos resultados utilizando una gran variedad de métodos, subrayando la necesidad de estudios simplificados.,12 estudios realizados por nuestro grupo han demostrado que la pérdida de señal y los artefactos en la poligrafía cardiorrespiratoria son infrecuentes, y el 93-94% fueron interpretados correctamente en el primer intento.13 a pesar de la fiabilidad de esta técnica, se deben tener en cuenta algunas limitaciones, particularmente en lo que se refiere al alto porcentaje de falsos negativos en los casos más leves. A pesar de esta limitación, no hay duda de que la poligrafía cardiorrespiratoria es una buena alternativa si no se dispone de PSG14,y esta técnica ha sido aceptada por las guías españolas desde hace algunos años.,15 Sin embargo, se debe tener cuidado: cuando los resultados son negativos y los síntomas persisten, se debe repetir el estudio o se debe realizar un PSG, si es posible. La American Sleep Academy publicó recientemente un consenso que desaconseja la poligrafía cardiorrespiratoria domiciliaria en niños; desafortunadamente, no sugieren ninguna solución alternativa.16
los biomarcadores urinarios alcanzaron la mayor precisión diagnóstica en la revisión sistemática antes mencionada.,11 utilizando técnicas de laboratorio específicas, se pudieron identificar ciertas moléculas en niños con SAHS (uromodulina, urocortina 3, orosomucoide 1 y calicreina) que no estaban presentes en los controles. La precisión diagnóstica de estos biomarcadores fue casi idéntica a la del PSG (sensibilidad y especificidad cercanas al 100%).11 creemos que estas técnicas de cribado no invasivas y de fácil acceso son prometedoras y, una vez que estén ampliamente disponibles, probablemente constituirán una de las soluciones más rentables para el diagnóstico de SAHS a largo plazo., Los biomarcadores parecen ser particularmente útiles para identificar a los niños con SAHS que están en riesgo de desarrollar consecuencias neurocognitivas.17 la capacidad de predecir las consecuencias del SAHS es uno de los beneficios más importantes de este tipo de pruebas, particularmente considerando las limitaciones del PSG en este sentido.
además de la poligrafía y los biomarcadores, el interés en las pruebas simples de un solo punto, como la oximetría de pulso, ha revivido recientemente después de haber caído en el descrédito durante años., Una reciente revisión crítica de la literatura18 evaluó los criterios y consideraciones asociados al uso de la pulsioximetría, y llegó a la conclusión de que este método es valioso en situaciones en las que la PSG u otros métodos no son fácilmente accesibles. Aun así, el principal problema con todas estas técnicas diagnósticas radica en su limitada escalabilidad. Dos grupos diferentes han intentado superar este problema y mejorar la usabilidad, especialmente en entornos menos expertos, con resultados muy prometedores., Un estudio multicéntrico reciente en 4190 niños encontró que el análisis de los parámetros de oximetría de pulso nocturna utilizando un algoritmo de red neuronal automatizado derivado a través de enfoques de aprendizaje automático e inteligencia artificial tuvo una excelente sensibilidad y especificidad diagnóstica.19 la escalabilidad de esta nueva técnica de análisis (Fig. 1) ha ayudado a la oximetría de pulso a resurgir como una herramienta diagnóstica que puede ser útil en el cribado, particularmente en centros con acceso limitado a estudios del sueño como la poligrafía o el PSG.
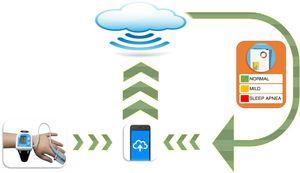
esquema de un sistema de pulsioximetría escalable utilizando algoritmos de redes neuronales para el diagnóstico de SAHS en niños.
En resumen, estamos impresionados por los avances realizados en el sahos diagnósticos en los niños. El uso de pruebas como la poligrafía, la pulsioximetría y los biomarcadores está respaldado por pruebas cada vez más sólidas y prometedoras., Estas nuevas técnicas pueden y deben utilizarse para acelerar el proceso de diagnóstico, ya que es evidente que los niños con SAHS no deben quedarse en las listas de espera que den lugar a un diagnóstico tardío. El futuro ha llegado y es hora de avanzar.
financiación
la DG recibe apoyo financiero en su cargo de Profesor Herbert T. Abelson de Pediatría y financiación de la investigación de los Institutos Nacionales de salud subvención no. HL130984.