tlen jest niezbędny do życia. Wszystkie komórki tkankowe zależą od ich funkcji i przeżycia od ciągłego wytwarzania energii w postaci adenozynotrójfosforanu (ATP); ten ATP jest wytwarzany w komórkach przez tlenowy metabolizm paliw dietetycznych (głównie glukozy) do dwutlenku węgla i wody.
jeśli dopływ tlenu zostanie przerwany, ten proces wytwarzania energii zostanie skrócony lub przerwany, co spowoduje uszkodzenie komórek, a ostatecznie śmierć komórek i niewydolność organów .,
niedostateczny tlen w tkankach, zwany niedotlenieniem, jest najczęstszą przyczyną uszkodzenia/śmierci komórek i ma kluczowe znaczenie lub przynajmniej jest czynnikiem przyczyniającym się do etiologii i/lub patogenezy większości potencjalnie zagrażających życiu chorób / stanów występujących w medycynie ostrej i krytycznej .
aby zrozumieć, w jaki sposób wyniki badania gazów krwi tętniczej pomagają w ocenie ryzyka niedotlenienia tkanek pacjenta, niezbędna jest podstawowa wiedza na temat transportu tlenu we krwi.,
transport tlenu we krwi
podstawową funkcją układu oddechowego i sercowo-naczyniowego jest dostarczanie natchnionego (atmosferycznego) tlenu do komórek tkanek. Ten proces dostarczania rozpoczyna się w błonie pęcherzykowo-kapilarnej płuc.
tlen obecny w pęcherzykach płucnych dyfunduje z pęcherzyków płucnych – mikroskopijnych zaułków struktury płuc-do krwi przepływającej przez naczynia włosowate, które otaczają każdy pęcherzyek płucny.,
krew, teraz załadowana tlenem, jest transportowana z płuc przez układ tętniczy do mikrowaskulatury tkanek, gdzie tlen jest uwalniany do komórek tkanek.
krew zubożona w tlen jest przenoszona z mikrowaskulatury tkankowej przez układ żylny z powrotem do prawej strony serca, a następnie przez tętnicę płucną do płuc, w celu odnowienia natlenienia.
tlen jest słabo rozpuszczalny we krwi, a niewielka maksymalna ilość tlenu, która może być transportowana po prostu rozpuszczona we krwi, jest dość niewystarczająca, aby zaspokoić zapotrzebowanie organizmu na tlen.,
w rzeczywistości tylko 1-2% tlenu transportowanego we krwi rozpuszcza się we krwi; to właśnie ta niewielka frakcja znajduje odzwierciedlenie w mierzonym ciśnieniu cząstkowym tlenu we krwi tętniczej (pO2(a)).
Pozostałe 98-99% jest transportowane w erytrocytach wiążących się odwracalnie z hemoglobiną białkową.
Funkcja dostarczania tlenu przez hemoglobinę, czyli, jego zdolność do „zbierania” tlenu w płucach i „uwalniania” go w mikrokrążeniu tkanek jest możliwa dzięki odwracalnej zmianie struktury cząsteczki hemoglobiny, która zmienia jej powinowactwo do tlenu, a tym samym ilość tlenu, jaką niesie każda cząsteczka.
szereg czynników środowiskowych we krwi determinuje względne powinowactwo hemoglobiny do tlenu.
najbardziej znaczącym z nich jest pO2. Hemoglobina obecna we krwi o stosunkowo wysokim PO2 ma znacznie większe powinowactwo do tlenu niż hemoglobina obecna we krwi o stosunkowo niskim pO2., Krzywa dysocjacji tlenu (ODC) opisuje tę zależność graficznie (patrz Rys. 1).
procent całkowitej hemoglobiny, która jest nasycona tlenem (tj. nasycenie tlenem, sO2) jest miarą powinowactwa hemoglobiny na tym wykresie.
z wykresu wynika, że przy wysokim pO2, który panuje we krwi wystawionej na działanie powietrza pęcherzykowego w płucach (~12 kPa), hemoglobina jest prawie 100% nasycona tlenem; prawie wszystkie dostępne miejsca wiązania tlenu na całej cząsteczce hemoglobiny są zajęte tlenem.,
natomiast w środowisku tkanek, gdzie PO2 jest znacznie niższe, powinowactwo hemoglobiny do tlenu jest również znacznie niższe, a tlen jest uwalniany z hemoglobiny do tkanek.
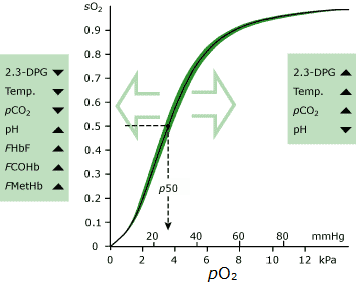
Rys1: OCD
chociaż pO2(a) odzwierciedla tylko bardzo małą część (1-2 %) tlenu we krwi tętniczej, jest to bardzo istotne, ponieważ, jak sugeruje ODC, określa ilość tlenu związanego z hemoglobiną we krwi tętniczej (sO2(a)), a tym samym całkowitą ilość tlenu, który jest zawarty w krwi tętniczej w celu dostarczenia do tkanek.,
Jeśli PO2(a) jest zmniejszona, to mniej tlenu może być przenoszone przez hemoglobinę (tzn. SO2(a) jest zmniejszona) i mniej tlenu jest dostępne dla tkanek. Badanie ODC ujawnia, że znaczny spadek pO2(a) z 15 kPa do 10 kPa ma tylko niewielki wpływ na sO2(a), a tym samym zawartość tlenu w krwi tętniczej, ale jest gwałtowny spadek sO2(a), ponieważ pO2(a) spada poniżej około 9-10 kPa.
dostarczanie tlenu do tkanek staje się coraz bardziej zagrożone, ponieważ pO2(a) spada poniżej tego poziomu.,
dla odpowiedniego dotlenienia tkanek:
- krew musi zawierać normalne stężenie hemoglobiny
- hemoglobina musi być >95% nasycona tlenem we krwi tętniczej (sO2(a) >95 %)
- aby osiągnąć sO2(a) >95 %, PO2(a) musi wynosić >10 kPa (patrz odc)
- utrzymanie normalnego PO2(a) lub przynajmniej PO2(a) powyżej 10 kPa zależy od odpowiedniego tempa dyfuzji tlenu z pęcherzyków płucnych do krwi kapilarnej, tj., prawidłowa wentylacja pęcherzykowa i perfuzja
definicja tętniczego nasycenia tlenem (sO2(a))
nasycenie tlenem odzwierciedla tylko tlen we krwi, który jest związany z hemoglobiną, a nie tak małą ilość rozpuszczoną w osoczu krwi.
cząsteczka hemoglobiny mówi się, że jest „nasycona” tlenem, gdy wszystkie cztery miejsca wiązania tlenu są zajęte tlenem; produkt tego wiązania nazywa się oksyhemoglobiną.
nasycenie tlenem jest odsetkiem wszystkich miejsc wiążących hemoglobinę dostępnych do wiązania z tlenem, który jest zajęty przez tlen.,
jest to zatem miara tego, ile nośności tlenu z powodu hemoglobiny jest wykorzystywana, i jest zdefiniowana przez następujące równanie:
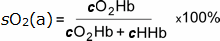 Eqtn 1
Eqtn 1
gdzie cO2Hb = stężenie oksyhemoglobiny we krwi tętniczej
cHHb = stężenie oksyhemoglobiny we krwi tętniczej
deoksyhemoglobina we krwi tętniczej
(co2hb + chhb = stężenie hemoglobiny całkowitej zdolnej do wiązania
tlenu)
należy pamiętać, że mianownikiem w tym równaniu nie jest stężenie hemoglobiny całkowitej.,
istnieją dwa gatunki hemoglobiny obecne we krwi, które nie są zdolne do wiązania tlenu i dlatego nie są włączone do mianownika. Są to karboksyhemoglobina (Cohb) i methemoglobina (MetHb), zwane razem dyshemoglobiny ze względu na ich funkcjonalną redundancję.
w zdrowiu, COHb i MetHb razem zawierają mniej niż ~5% całkowitej hemoglobiny tak, że, normalnie, stężenie całkowitej hemoglobiny (ctHb) przybliża się do sumy cO2Hb i cHHb.,
istnieją jednak patologie-przede wszystkim zatrucia tlenkiem węgla i methemoglobinemią-które są związane z wyraźnym wzrostem COHb lub MetHb i wynikającym z tego wyraźnym zmniejszeniem zdolności przenoszenia tlenu przez krew, które nie jest odzwierciedlone w sO2 (a).
podobnie redukcja cthb (tj. niedokrwistość) zmniejsza również zdolność krwi do przenoszenia tlenu, ale nie powoduje zmian w sO2(a). Redukcja sO2(a) powstaje tylko w wyniku warunków (płucnych i nie-płucnych), które powodują redukcję PO2(a).,
sO2(a) (lub SpO2) w (normalnym) zakresie odniesienia (95-98 %) nie gwarantuje zatem, że krew jest dobrze natleniona, a znacznie mniej, że tkanki są odpowiednio natlenione.
pomiar sO2(a) za pomocą KOOKSYMETRII
wiele nowoczesnych analizatorów gazów we krwi ma wbudowany kooksymetr, który umożliwia bezpośredni pomiar sO2(a). Pomiar ten opiera się na spektrofotometrycznej analizie hemoglobiny uwolnionej z próbki hemolizowanej krwi tętniczej .,
cztery gatunki hemoglobiny obecne we krwi (oksyhemoglobina, O2Hb; deoksyhemoglobina, HHb; karboksyhemoglobina, COHb; i methemoglobina, MetHb) mają charakterystyczne widmo absorpcji światła.
pomiar ilości światła pochłoniętego przez hemolizowaną próbkę przy wielu określonych długościach fal pozwala na dokładne określenie stężenia każdego z czterech gatunków hemoglobiny. Stężenie O2Hb i HHb pozwala na wydedukowanie sO2 (a) (Patrz równanie 1 powyżej).,
ta metoda pomiaru sO2(a) umożliwia jednoczesne generowanie dalszych parametrów:
- hemoglobina całkowita, ctHb (cO2Hb + cHHb + cCOHb + cMetHb)
- frakcjonowana karboksyhemoglobina, FCOHb (cCOHb / cthb × 100)
- methemoglobina frakcjonowana, FMetHb (cMetHb / cthb × 100)
- frakcjonowana oksyhemoglobina fo2hb (co2hb / cthb × 100)
obliczanie SO2(a)
przed opracowaniem analizatorów gazów we krwi z wbudowanymi współoksymetrami,SO2(a) można było wygenerować tylko podczas analizy gazów we krwi poprzez obliczenia z mierzonego PO2(a).,
niektóre Analizatory gazów we krwi używane obecnie nie mają wbudowanego CO-oksymetru, dzięki czemu generowanie obliczonych wartości sO2(a) podczas analizy gazów we krwi trwa.
Obliczanie sO2 (a) z mierzonego pO2(A) opiera się na zależności między nimi opisanej krzywą dysocjacji tlenu (ODC); obliczenia są opisem matematycznym krzywej.
tutaj leży potencjalny niedobór obliczonego sO2(a), ponieważ na kształt i położenie ODC mają wpływ czynniki inne niż pO2(a) i sO2(a)., Najważniejsze z nich to:
- temperatura
- pH
- stężenie 2,3-difosfogliceratanu (2,3-DPG)
- stężenie dyshemoglobin (karboksyhemoglobiny, methemoglobiny)
pCO2
norma (normalna) ODC dotyczy pO2(a) i sO2(a) we krwi w warunkach standardowych (pH 7,4, pCO2 40 mmHg, A temperatura 37 °C). Ta standardowa krzywa zakłada również normalne stężenia 2,3-DPG i dyshemoglobiny(COHb i MetHb).,
krzywa jest przesunięta w prawo (co oznacza niższe sO2(a) dla danego pO2(a)) o jedną z następujących wartości:
- zwiększona temperatura >37 °C
- zwiększona pCO2 >40 mmHg, 5.3 kPa
- zmniejszenie pH
- zwiększenie 2,3-DPG
krzywa jest przesunięta w lewo (co oznacza wyższe SO2(a) dla danego PO2(a)) o jedną z następujących wartości:
- zmniejszenie temperatury
- zmniejszenie pCO2
- zwiększenie pH >7.,4
- zwiększone stężenie dyshemoglobiny (Cohb lub MetHb)
- zmniejszone stężenie 2,3-DPG
aby lepiej zrozumieć, w jaki sposób te zmienne wpływają na ODC, warto zobaczyć wirtualną interaktywną krzywą dysocjacji tlenu; jedna z nich jest dostępna na stronie: www.ventworld.com/resources/oxydisso/dissoc.html
do generowania obliczonego sO2(a) Analizatory gazów krwi wykorzystują jeden z wielu złożonych algorytmów, które zostały opracowane do obliczania sO2(a) z mierzonego pO2(a) .,
w taki czy inny sposób wszyscy próbują wziąć pod uwagę niektóre z przedstawionych powyżej zmiennych, które wpływają na ODC. Algorytmy te wymagają wprowadzenia nie tylko mierzonego PO2(a), ale także mierzonego pH, a w niektórych przypadkach mierzonego pCO2 (a) lub obliczonego nadmiaru bazy.
wszystkie zakładają normalne 2,3-DPG, a niektóre zakładają brak nieprawidłowego wzrostu stężenia dyshemoglobin, COHb i MetHb.,
podczas gdy te algorytmy zapewniają wystarczająco dokładne oszacowanie sO2 (a) dla zdrowych osób i większości grup pacjentów bez hipoksemii, nie jest to koniecznie w przypadku niedotlenienia krytycznie chorego pacjenta, który może dodatkowo mieć: ciężkie zaburzenia kwasowo-zasadowe; być hipotermiczne lub hipertermiczne; nieprawidłowe 2,3-DPG lub znaczny wzrost dyshemoglobin .,
innymi słowy, biorąc pod uwagę liczbę czynników wpływających na ODC, jak również złożone interakcje między tymi czynnikami, po prostu nie jest możliwe przy jednym matematycznym związku, bez względu na to, jak zaawansowany, aby opisać wystarczająco dokładnie dokładny kształt i położenie krzywej dysocjacji tlenu dla wszystkich próbek krwi od pacjentów w stanie krytycznym.,
potencjalna niedokładność związana z obliczaniem sO2(a) na podstawie pojedynczej interpolacji matematycznej krzywej dysocjacji tlenu jest dobrze wykazana przez Wyniki analizy badania 10 079 wyników gazów krwi tętniczej, wszystkie pochodzące od pacjentów, których stan kliniczny wymagał analizy gazów krwi (tj. osób ostrych lub krytycznie chorych).,
ponieważ obliczony sO2 (a) opiera się na interpolacji ODC, błędy są nieuchronnie większe dla hipoksemicznych próbek tętniczych i wszystkich próbek żylnych, ponieważ badają stromą część krzywej, gdzie dość małe błędy w pomiarze pO2 mają znaczący wpływ na sO2.,
obliczone (szacunkowe) sO2(a) i sO2(v) nie powinny być stosowane do obliczania innych zmiennych transportu, dostarczania i zużycia tlenu
wartości nasycenia tlenem krwi tętniczejo2(a) i mieszanej krwi żylnej (sO2(v)) są wykorzystywane w obliczeniach w celu określenia innych klinicznie użytecznych parametrów do oceny ryzyka niedotlenienia u osób w stanie krytycznym .,
główną przyczyną preferowania bezpośrednio mierzonego nasycenia tlenem nad obliczonym (szacowanym) nasyceniem tlenem jest założenie, że nieodłączny potencjalny błąd w obliczaniu nasycenia tlenem opisany powyżej jest wzmacniany podczas obliczania tych dodatkowych parametrów.
aby zrozumieć, w jaki sposób może wystąpić wzmocnienie błędu, ważne jest najpierw zdefiniowanie niektórych z tych pochodnych parametrów: ctO2(a), DO2 i VO2.
pełna ocena dostarczania tlenu do tkanek wymaga znajomości całkowitej zawartości tlenu w krwi tętniczej, ctO2(a)., Jest to suma tlenu rozpuszczonego we krwi i tlenu związanego z hemoglobiną i jest obliczana podczas analizy gazów krwi tętniczej przy użyciu następującego równania:
ctO2(a) (ml/L) = (k1 × cthb x sO2(a)) + (k2 × pO2(a)) Eqtn 2
gdzie cthb = stężenie całkowitej hemoglobiny (g/L)
sO2(a)= nasycenie tlenem krwi tętniczej (%)
PO2(a) = ciśnienie cząstkowe tlenu we krwi tętniczej (kPa)
K1 jest stałą (zdolność wiązania tlenu hemoglobiny) = 1,31 ml/g
K2 jest stałą (współczynnik rozpuszczalności tlenu w 37 °C) = 0.,23
mL/L/kPa)
ctO2(a) z kolei pozwala obliczyć globalną dostawę tlenu (DO2), tj. objętość tlenu dostarczanego z płuc do tkanek co minutę . Zależy to od dwóch parametrów: stężenia tlenu we krwi tętniczej i całkowitego przepływu krwi w jednostce czasu (tj., pojemność minutowa serca, CO) i wyraża się następującym równaniem:
DO2 (mL/min) = cto2(a) × co Eqtn 3
gdzie CO = pojemność minutowa serca w mL/min (zwykle około 5 L/min)
zależność ta podkreśla fakt, że niedotlenienie tkanek może (i często występuje) wystąpić pomimo normalnego utlenowania krwi. Odpowiednie dostarczanie tlenu do tkanek jest zagrożone nie tylko przez niewystarczające natlenienie krwi, ale także przez zmniejszenie przepływu krwi.
znajomość ctO2 (a) umożliwia również obliczanie globalnego zużycia tlenu (VO2), tj., objętość tlenu zużywanego przez tkanki w jednostce czasu . Obliczenia te wymagają również znajomości ctO2 (v), stężenia tlenu w mieszanej krwi żylnej.
jest to generowane podczas analizy gazu krwi pobranej przez cewnik tętnicy płucnej (tj. mieszanej krwi żylnej) . Jest on obliczany na podstawie zmierzonego ciśnienia cząstkowego (pO2 (v)), nasycenia tlenem (sO2 (v)) i stężenia hemoglobiny (ctHb), jak w równaniu 2 (powyżej) dla krwi tętniczej.,
równanie do obliczania VO2 jest następujące:
VO2 (mL/min) = CO × Eqtn 4
ryzyko niedotlenienia tkanek zwiększa się, jeśli tkanki zużywają ponadnormalne ilości tlenu (tj. VO2 jest zwiększone), co może mieć miejsce u niektórych pacjentów cierpiących na krytyczną chorobę .
oczywiście dokładność wszystkich tych pochodnych parametrów zależy w dużej mierze od dokładności wartości nasycenia tlenem (sO2(a) i sO2(v)).,
w wielu badaniach wykazano klinicznie istotną rozbieżność, jeśli do określenia parametrów pochodnych stosuje się Wartości obliczone dla sO2(a)/sO2(v), a nie wartości generowane przez kooksymetr.
autorzy wszystkich tych badań wnioskują, że dla klinicznie wiarygodnego oszacowania zmiennych pochodnych, takich jak VO2 i DO2, sO2 (a) i sO2 (v) muszą być mierzone bezpośrednio za pomocą KOOKSYMETRII; obliczone wartości nie są odpowiednie.
ta sama rada znajduje się w wytycznych Instytutu standardów klinicznych i laboratoryjnych .,
podsumowanie
- nasycenie tlenem (sO2) jest parametrem stosowanym w medycynie klinicznej do oceny utlenienia krwi, a co za tym idzie ryzyka niedotlenienia tkanek.
- nasycenie tlenem jest najczęściej monitorowane nieinwazyjnie za pomocą pulsoksymetrii, ale takie podejście ma ograniczenia.
- pełniejszą i dokładniejszą ocenę utlenienia krwi oferuje analiza gazów krwi tętniczej. Nasycenie tlenem jest tylko jednym z kilku parametrów związanych z tlenem generowanych podczas analizy gazów we krwi.,
- nasycenie tlenem jest generowane podczas analizy gazów we krwi za pomocą jednej z dwóch metod: bezpośredniego pomiaru za pomocą KOOKSYMETRII lub obliczane z mierzonego pO2.
- obliczenia użyte do wygenerowania sO2 z pO2 (a) opierają się na zależności między nimi opisanej krzywą dysocjacji tlenu.
- na krzywą dysocjacji tlenu wpływa wiele czynników innych niż PO2 i sO2, które mogą być w stanie znacznego strumienia podczas choroby krytycznej, co powoduje, że obliczone sO2 są potencjalnie niedokładne.,
- zmierzone sO2 (za pomocą KOOKSYMETRII) nie mają wpływu na te strumienie; jest to metoda wyboru do określania nasycenia tlenem i najczęściej stosowana obecnie (większość nowoczesnych analizatorów gazów we krwi ma wbudowany kooksymetr)
- lekarze powinni być świadomi metody używanej do generowania sO2 podczas analizy gazów we krwi w swojej instytucji. Jeżeli metoda jest obliczana na podstawie mierzonego pO2, to wartości sO2 od pacjentów w stanie krytycznym należy interpretować ostrożnie., Rozbieżność między pO2 (a) a obliczonym sO2(na przykład jeden wskazujący hipoksemię i drugi wskazujący normoxemię) sugeruje niedokładną obliczoną wartość sO2 (a).
- obliczone wartości sO2 nie powinny być wykorzystywane do obliczania dalszych zmiennych związanych z tlenem, takich jak DO2 i VO2; w tych obliczeniach należy stosować tylko bezpośrednio zmierzone wartości sO2.