oxigenul este esențial pentru viață. Toate celulele tisulare depind pentru funcția și supraviețuirea lor de generarea continuă de energie sub formă de adenozin trifosfat (ATP); acest ATP este generat în celule prin metabolismul aerobic al combustibililor alimentari (în principal glucoza) la dioxid de carbon și apă.dacă alimentarea cu oxigen este întreruptă, acest proces de generare a energiei este redus sau încetează, rezultând leziuni celulare și, în cele din urmă, moartea celulelor și insuficiența organelor .,oxigenul inadecvat din țesuturi, numit hipoxie, este cea mai frecventă cauză de leziune/deces al celulelor și este esențial sau cel puțin un factor care contribuie la etiologia și/sau patogeneza celor mai multe boli/afecțiuni care pot pune viața în pericol observate în medicina de îngrijire acută și critică .pentru a înțelege modul în care rezultatele gazelor arteriale din sânge ajută la evaluarea riscului pacientului de hipoxie tisulară, este necesară o cunoaștere de bază a transportului de oxigen în sânge.,transportul oxigenului în sânge o funcție principală a sistemelor respiratorii și cardiovasculare este furnizarea de oxigen inspirat (atmosferic) către celulele țesutului. Acest proces de livrare începe la membrana alveolar-capilară a plămânilor.oxigenul inspirat prezent în aerul alveolar difuzează din Alveole-cul-de – sacii microscopici ai structurii pulmonare-în sângele care curge prin capilarele pulmonare care înconjoară fiecare alveol.,sângele, acum încărcat cu oxigen, este transportat din plămâni prin sistemul arterial la microvasculatura țesuturilor, unde oxigenul este eliberat celulelor tisulare.sângele sărăcit de oxigen este transportat de la microvasculatura țesutului prin sistemul venos înapoi în partea dreaptă a inimii și mai departe prin artera pulmonară către plămâni, pentru oxigenarea reînnoită. oxigenul este slab solubil în sânge, iar cantitatea maximă mică de oxigen care poate fi transportată pur și simplu dizolvată în sânge este destul de inadecvată pentru a satisface cererea organismului de oxigen.,de fapt, doar 1-2% din oxigenul transportat în sânge este dizolvat în sânge; această fracțiune mică se reflectă în presiunea parțială măsurată a oxigenului din sângele arterial (pO2(a)).restul de 98-99 % este transportat în eritrocite legate reversibil la hemoglobina proteică.
funcția de livrare a oxigenului a hemoglobinei, adică., capacitatea sa de a” ridica „oxigenul în plămâni și de a-l” elibera ” în microvasculatura țesuturilor este posibilă printr-o schimbare reversibilă a structurii moleculei de hemoglobină care modifică afinitatea sa pentru oxigen și, prin urmare, cantitatea de oxigen pe care o poartă fiecare moleculă . un număr de factori de mediu din sânge determină afinitatea relativă a hemoglobinei pentru oxigen.cel mai semnificativ dintre acestea este pO2. Hemoglobina prezentă în sânge cu pO2 relativ ridicat are o afinitate mult mai mare pentru oxigen decât hemoglobina prezentă în sânge cu pO2 relativ scăzut., Curba de disociere a oxigenului (ODC) descrie această relație Grafic (Vezi Fig. 1).procentul de hemoglobină totală care este saturat cu oxigen (adică saturația oxigenului, sO2) este măsura afinității hemoglobinei în acest grafic.din grafic este clar că la nivelul ridicat de pO2 care predomină în sângele expus la aerul alveolar din plămâni (~12 kPa), hemoglobina este aproape 100% saturată cu oxigen; aproape toate locurile disponibile de legare a oxigenului pe totalitatea moleculelor de hemoglobină sunt ocupate cu oxigen.,prin contrast în mediul țesuturilor în care pO2 este mult mai mic, afinitatea hemoglobinei pentru oxigen este de asemenea mult mai mică, iar oxigenul este eliberat din hemoglobină în țesuturi.
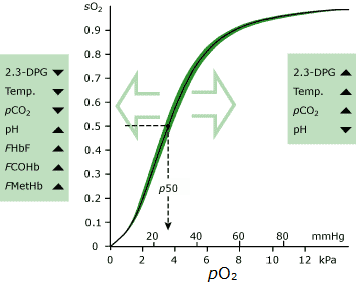
Fig1: TOC
Deși pO2(a) reflectă numai o proporție foarte mică (1-2 %) a oxigenului în sângele arterial, este foarte important, deoarece, ca ODC-ul implică, se determină cantitatea de oxigen legat de hemoglobina în sângele arterial (sO2(a)) și, prin urmare, cantitatea totală de oxigen, care este conținută în sânge arterial pentru livrare la țesuturi., dacă pO2(a) este redus, atunci mai puțin oxigen poate fi transportat de hemoglobină (adică sO2(a) este redus) și mai puțin oxigen este disponibil pentru țesuturi. Examinarea ODC arată că o scădere semnificativă a pO2(a) de la 15 kPa la 10 kPa are doar un efect ușor asupra sO2(a) și, prin urmare, conținutul de oxigen din sângele arterial, dar există o scădere bruscă a sO2(a), deoarece pO2(a) scade sub aproximativ 9-10 kPa.livrarea de oxigen către țesuturi devine din ce în ce mai compromisă pe măsură ce pO2(a) scade sub acest nivel.,
Pentru oxigenarea adecvată a țesuturilor:
- sângele trebuie să conțină concentrații normale de hemoglobina
- care hemoglobinei trebuie să fie >95 % saturată cu oxigen în sângele arterial (sO2(a) >95 %)
- pentru a realiza sO2(a) >95 %, pO2(a) trebuie să fie >10 kPa (a se vedea ODC)
- menținerea normală a pO2(a), sau cel puțin pO2(a) în exces de 10 kPa, este dependentă de o rată adecvată de difuzia oxigenului din alveole spre capilarele pulmonare sânge, adică, ventilație alveolară normală și perfuzie
definiția saturației arteriale a oxigenului (sO2(a))
saturația oxigenului reflectă numai oxigenul din sânge care este legat de hemoglobină, nu acea cantitate mică dizolvată în plasma sanguină.se spune că molecula de hemoglobină este „saturată” cu oxigen atunci când toate cele patru locuri de legare a oxigenului sunt ocupate cu oxigen; produsul acestei legături se numește oxihemoglobină.saturația oxigenului este procentul de locuri de legare totală a hemoglobinei disponibile pentru legarea la oxigen care este ocupat cu oxigen.,
astfel, este o măsură de cât de mult oxigen, capacitatea de transport, datorită hemoglobinei este de a fi utilizate, și este definită de următoarea ecuație:
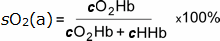 Eqtn 1
Eqtn 1
în cazul în care cO2Hb = concentrația de oxihemoglobină în sânge arterial
cHHb = concentrația de deoxihemoglobină în sângele arterial
(cO2Hb + cHHb = concentrația de hemoglobină totală capabile de legare
oxigen)
este important să rețineți că numitorul în această ecuație nu este concentrația de hemoglobină totală.,există două specii de hemoglobină prezente în sânge care nu sunt capabile să lege oxigenul și, prin urmare, nu sunt incluse în numitor. Acestea sunt carboxihemoglobina (COHb) și methemoglobina (MetHb), împreună numite dishemoglobine din cauza redundanței lor funcționale.
În sănătate, COHb și MetHb împreună cuprind mai puțin de ~5 % din totalul hemoglobinei, astfel încât, în mod normal, concentrația de hemoglobină totală (ctfu) aproximează cu suma de cO2Hb și cHHb.,cu toate acestea, există patologii – în special otrăvirea cu monoxid de carbon și methemoglobinemia – care sunt asociate cu o creștere marcată a COHb sau MetHb și o reducere marcată a capacității de transport a oxigenului din sânge, care nu este reflectată în sO2(a).în mod similar, reducerea ctHb(adică anemia) reduce, de asemenea, capacitatea de transport a oxigenului din sânge, dar nu provoacă nicio schimbare în sO2 (a). Reducerea sO2 (a) apare numai ca urmare a condițiilor(pulmonare și non-pulmonare) care determină reducerea pO2 (a).,
sO2(A) (sau SpO2) în intervalul de referință (normal) (95-98 %) nu este astfel o garanție că sângele este bine oxigenat, cu atât mai puțin că țesuturile sunt oxigenate în mod adecvat.
măsurarea sO2(a) prin CO-oximetrie
multe analizoare moderne de gaze sanguine au un CO-oximetru încorporat care permite măsurarea directă a sO2 (a). Această măsurare se bazează pe analiza spectrofotometrică a hemoglobinei eliberate dintr-o probă de sânge arterial hemolizat .,
Cele patru hemoglobina specii prezente în sânge (oxihemoglobină, O2Hb; deoxihemoglobină, HHb; carboxihemoglobina, COHb; și methemoglobina, MetHb) au, fiecare, o caracteristică de lumină-spectrul de absorbție.măsurarea cantității de lumină absorbită de proba hemolizată la mai multe lungimi de undă specifice permite determinarea exactă a concentrației fiecăreia dintre cele patru specii de hemoglobină. Concentrația de o2hb și HHb permite deducerea sO2(a) (a se vedea ecuația 1 de mai sus).,
Această metodă de sO2(a) de măsurare permite producerea simultană de alți parametri:
- total hemoglobina, ctfu (cO2Hb + cHHb + cCOHb + cMetHb)
- fracționat carboxihemoglobina, FCOHb (cCOHb / ctfu × 100)
- fracționat methemoglobina, FMetHb (cMetHb / ctfu × 100)
- fracționat oxihemoglobină FO2Hb (cO2Hb / ctfu × 100)
CALCUL DE sO2(o)
Înainte de dezvoltarea de sânge analizoare de gaze cu încorporat CO-oximetre,sO2(un) ar putea fi generate în timpul analiza gazelor din sânge prin calcul de măsurat pO2(a).,unele analizoare de gaze din sânge utilizate astăzi nu au un CO-oximetru încorporat, astfel încât generarea valorilor calculate de sO2(a) în timpul analizei gazelor din sânge continuă.
calculul sO2 (a) din pO2 măsurat(a) se bazează pe relația dintre cele două descrise de curba de disociere a oxigenului (ODC); calculul este o descriere matematică a curbei.
aici se află deficiența potențială a SO2 calculat (a), deoarece forma și poziția ODC este afectată de alți factori decât pO2(a) și sO2(a)., Cele mai semnificative dintre acestea sunt:
- temperatura
- pH-ul
- pCO2
- concentrare de 2,3 difosfogliceratului (2,3-DPG)
- concentrare de dyshemoglobins (carboxihemoglobina, methemoglobina)
standard (normal) ODC se referă pO2(a) și sO2(a) în sânge, în condiții standard (pH 7.4, pCO2 de 40 mmHg și temperatura de 37 °C). Această curbă standard presupune, de asemenea, concentrații normale de 2,3-DPG și dishemoglobină (COHb și MetHb).,
curba este deplasată spre dreapta (sensul mai mici de sO2(a) pentru un anumit pO2(a)) prin oricare dintre următoarele:
- Creșterea temperaturii >37 °C
- Creșterea pCO2 >40 mmHg, 5.3 kPa
- Scăderea pH-ului
- a Crescut de 2,3-DPG
curba este deplasată spre stânga (în sensul mai mari de sO2(a) pentru un anumit pO2(a)) prin oricare dintre următoarele:
- temperatura scăzută
- Scăderea pCO2
- Creșterea pH-ului >7.,4
- Creșterea concentrației de dyshemoglobin (COHb sau MetHb)
- Scăderea de 2,3-DPG
Pentru a înțelege mai bine modul în care aceste variabile influențează ODC, este util de a vizualiza un virtual interactiv de oxigen curba de disociere; una este disponibil la: www.ventworld.com/resources/oxydisso/dissoc.html
Pentru generarea de calculat sO2(a), analizoare de gaze de sange angaja nici una dintre o serie de algoritmi complecși care au fost dezvoltate pentru calculul de sO2(a) de măsurat pO2(a) .,într-un fel sau altul, toate încearcă să țină seama de unele dintre variabilele prezentate mai sus care afectează ODC. Acești algoritmi necesită introducerea nu numai a pO2 măsurat(a), ci și a pH-ului măsurat și, în unele cazuri, a pCO2 măsurat(a) sau a excesului de bază calculat.
toate presupun normal 2,3-DPG și unele presupun nici o creștere anormală în dishemoglobine, COHb și MetHb.,
în Timp ce aceste algoritmi oferi suficient de precisă estimare a sO2(a) pentru persoanele sănătoase și cele mai multe grupuri de pacienți fără hipoxemie, acest lucru nu este neapărat cazul hipoxemici pacientului in stare critica, care ar putea avea în plus: severe acid-bază de perturbații; fi hipotermie sau hipertermic; tulburări de 2,3-DPG sau creștere marcată în dyshemoglobins .,
cu alte cuvinte, având în vedere numărul de factori care afectează ODC precum și interacțiunile complexe dintre acești factori, aceasta nu este pur și simplu posibil cu o singură relație matematică, indiferent de cât de sofisticat, pentru a descrie suficient de precis precis forma și poziția de oxigen curba de disociere pentru toate probele de sânge de la pacienți în stare critică.,
potențialul inexactitate asociate cu calcularea sO2(a) dintr-un singur matematice de interpolare de oxigen curba de disociere este bine demonstrat de rezultatele unui studiu de analiză de 10,079 gazelor din sângele arterial rezultate, toate provenite de la pacienți a căror stare clinică necesară analiza gazelor din sânge (de exemplu, acut sau grav bolnavi, persoane fizice).,deoarece sO2 (a) calculat se bazează pe interpolarea ODC, erorile sunt inevitabil mai mari pentru probele arteriale hipoxemice și pentru toate probele venoase, deoarece acestea examinează partea abruptă a curbei unde Erorile destul de mici în măsurarea pO2 au un efect marcat asupra sO2.,
CALCULAT (ESTIMAT) sO2(a) ȘI sO2(v) NU ar TREBUI să FIE UTILIZATE PENTRU a CALCULA ALTE VARIABILE DE OXIGEN de TRANSPORT, LIVRARE ȘI CONSUM
saturația de Oxigen valorile din sângele arterial bloodsO2(a) și sângele venos amestecat (sO2(v)) sunt utilizate în calcule pentru a determina alte utilă clinic parametri pentru evaluarea de risc de hipoxie printre grav bolnav .,
principalul motiv pentru preferința direct măsoară saturația de oxigen peste calculat (estimat) saturația de oxigen se bazează pe ideea că potențialul inerent de eroare în calcularea saturației de oxigen prezentate mai sus este amplificat în calcul a acestor parametri suplimentari.
pentru a înțelege cum poate apărea această amplificare a erorilor, este important mai întâi să definiți unii dintre acești parametri derivați: ctO2(a), DO2 și VO2.evaluarea completă a furnizării de oxigen în țesut necesită cunoașterea conținutului total de oxigen din sângele arterial, ctO2(a)., Aceasta este suma de oxigen dizolvat în sânge și oxigen legat de hemoglobina și se calculează timpul de analiza gazelor sanguine arteriale folosind următoarea ecuație:
ctO2(a) (ml/L) = (k1 × ctfu x sO2(a)) + (k2 × pO2(a)) Eqtn 2
în cazul în care ctfu = concentrația de hemoglobină totală (g/L)
sO2(a)= saturația în oxigen a sângelui arterial (%)
pO2(a) = presiunea parțială a oxigenului în sângele arterial (kPa)
k1 este o constantă (oxigen-obligatoriu capacitate de hemoglobina) = 1.31 mL/g
k2 este o constantă (coeficientul de solubilitate a oxigenului la temperatura de 37 °C) = 0.,23
mL/l/kPa)
ctO2(a), la rândul său, permite calcularea livrării globale de oxigen (DO2), adică volumul de oxigen livrat din plămâni în țesuturi în fiecare minut . Aceasta depinde de doi parametri: concentrația de oxigen în sângele arterial și fluxul sanguin total în unitatea de timp (adică., debitul cardiac, CO) și este exprimată prin următoarea ecuație:
DO2 (mL/min) = ctO2(o) × CO Eqtn 3
în cazul în care CO = debitul cardiac în mL/min (în mod normal în jurul valorii de 5 L/min)
Această relație evidențiază faptul că hipoxie tisulară poate (și de multe ori nu) apar în ciuda normal oxigenarea sângelui. Livrarea adecvată a oxigenului în țesuturi este amenințată nu numai de oxigenarea inadecvată a sângelui, ci și de fluxul sanguin redus.
cunoașterea ctO2(a) permite, de asemenea, calcularea consumului global de oxigen (VO2), adică., volumul de oxigen consumat de țesuturi în unitatea de timp . Acest calcul necesită, de asemenea, cunoașterea ctO2(v), concentrația de oxigen în sângele venos mixt.acest lucru este generat în timpul analizei gazelor din sânge a sângelui prelevat printr-un cateter de arteră pulmonară (adică sânge venos mixt) . Se calculează din presiunea parțială măsurată (pO2 (v)), saturația oxigenului(sO2 (v)) și concentrația hemoglobinei (ctHb) ca în ecuația 2 (de mai sus) pentru sângele arterial.,
ecuația de calcul a VO2 este:
VO2 (mL/min) = CO × Eqtn 4
riscul de hipoxie tisulară este crescut în cazul în care țesuturile sunt consumatoare de supranormal cantități de oxigen (de exemplu, VO2 este crescut), cum ar fi cazul pentru unii pacienți care suferă de boli critice .în mod clar, precizia tuturor acestor parametri derivați depinde în mare parte de precizia valorilor de saturație a oxigenului (sO2(a) și sO2(v)).,
o serie de studii au demonstrat o discrepanță semnificativă clinic dacă valorile calculate pentru sO2(a)/sO2(v), mai degrabă decât valorile măsurate generate de CO-oximetru, sunt utilizate pentru a determina acești parametri derivați.autorii tuturor acestor studii concluzionează că, pentru o estimare fiabilă din punct de vedere clinic a variabilelor derivate, cum ar fi VO2 și DO2, sO2(a) și sO2(v) trebuie măsurate direct prin COXIMETRIE; valorile calculate nu sunt adecvate.același sfat este conținut în ghidurile Institutului de standarde clinice și de laborator .,
rezumat
- saturația în oxigen (sO2) este un parametru utilizat în medicina clinică pentru a evalua oxigenarea sângelui și, prin extensie, riscul de hipoxie tisulară.
- saturația oxigenului este cel mai frecvent monitorizată neinvaziv prin pulsoximetrie, dar această abordare are limitări.
- o evaluare mai completă și mai precisă a oxigenării sângelui este oferită de analiza gazelor arteriale din sânge. Saturația oxigenului este doar unul dintre mai mulți parametri legați de oxigen generați în timpul analizei gazelor din sânge.,
- saturația oxigenului este generată în timpul analizei gazelor din sânge prin una din cele două metode: măsurarea directă prin CO-oximetrie; sau calculată din pO2 măsurat.
- calculul utilizat pentru a genera sO2 din pO2 (a) se bazează pe relația dintre cele două descrise de curba de disociere a oxigenului.
- curba de disociere a oxigenului este afectată de o serie de factori, alții decât pO2 și sO2, care pot fi într-o stare de flux considerabil în timpul bolii critice, făcând sO2 calculat potențial inexact.,
- sO2 Măsurate (prin CO-oximetria) nu este afectată de aceste fluxuri; este metoda de alegere pentru a determina saturația de oxigen și cel mai frecvent utilizat în zilele noastre (cele mai moderne de sânge analizoare de gaze au o încorporate CO-oximetru)
- Clinicienii trebuie să fie conștienți de metoda utilizată pentru a genera sO2 în analiza gazelor sanguine la instituția lor. Dacă metoda este calculul din pO2 măsurat, atunci valorile sO2 de la pacienții în stare critică trebuie interpretate cu prudență., Discrepanța dintre pO2 (a) și SO2 calculat (de exemplu, unul care indică hipoxemia și celălalt care indică normoxemia) sugerează o valoare calculată inexactă a sO2(a).
- valorile sO2 calculate nu trebuie utilizate pentru a calcula alte variabile legate de oxigen, cum ar fi DO2 și VO2; în aceste calcule trebuie utilizate numai valorile sO2 măsurate direct.