Hindrende sleep apnea-hypopnea syndrom (OSAHS) er svært utbredt hos barn og ungdom,1 og kort – og langsiktige komplikasjoner er betydelig, er det viktigste å være nevrokognitiv svikt,2 lærevansker,3 og kardiovaskulære og metabolske endringer., Myelination og neural tilkobling under neural utvikling i barndommen kan være påvirket av OSAHS, og dette er grunnen til at en nøyaktig diagnose av OSAHS er spesielt viktig i denne aldersgruppen.
For flere tiår, men diagnosen OSAHS i barn og unge har vært problematisk. Kliniske manifestasjoner og fysisk undersøkelse er dårlige prediktorer for OSAHS.4 Vanlig snorking, en kardinal symptom på OSAHS, er et faresignal, men dette symptomet alene er ikke nok til å forutsi om pasienten ikke er i fare for å utvikle OSAHS., Vanskeligheten i å få en nøyaktig diagnose fra kliniske tegn og symptomer er ytterligere forverret av diagnostiske anbefalinger som for tiden utpeke natt polysomnografi (PSG) som gullstandard for diagnostisering av OSAHS i barn., Mens PSG har historisk sett vært den teknikken som er førstevalget i diagnostisering av OSAHS, den presenterer en rekke begrensninger, slik som begrenset tilgjengelighet (ikke alle sentre som ser barn med OSAHS har tilgang til denne testen), høye kostnader, mer intensiv bruk av ressurser, og behovet for spesialiserte teknikere og leger til å administrere testen og tolke resultater, henholdsvis. Ventelister for PSG variere over hele verden, men barn med OSAHS generelt vente for lenge for en diagnose.,
I lys av disse problemer, en rekke studier har blitt utført i de siste 20 årene for å undersøke gyldigheten av ulike diagnostiske tester. Disse inkluderer mandel størrelse,5 video-eller lydopptak, spørreskjemaer,6,7 lateral halsen X-ray, puls oksymetri, cardiorespiratory polygraphy8 og i de senere år, plasma og urin markører.9 de Fleste av disse testene ble analysert i en systematisk gjennomgang publisert av vår gruppe for noen år siden.4 I denne gjennomgangen, har vi identifisert 965 potensielt relevante studier som forsøkte å sammenligne med andre typer av test med gold standard, dvs.,, PSG, i diagnostisering av OSAHS i barn. Av 33 studier til slutt valgte,4 13 brukt tiden er akseptert enighet definisjon av OSAHS, nemlig en apnea/hypopnea indeks (AHI) >1.0/h.4 Denne definisjonen, men bør brukes med forsiktighet hos eldre aldersgrupper (ungdom) og i grupper med spesielle OSAHS phenotypes. Samt AKI, andre faktorer, slik som oksygen metning, kan være nyttig i diagnostisering av OSAHS.,
usedvanlig stort antall studier i utgangspunktet identifisert i denne systematiske gjennomgangen er symptomatisk for den utbredt bekymring i det vitenskapelige samfunnet om dette emnet. Imidlertid er det svært få studier som har fulgt den anbefalte metodikken, for så vidt som de fleste enten ikke klarte å sammenligne sine diagnostisk test med referanse PSG, eller brukt andre definisjoner av OSAHS, og dette påvirket nøyaktigheten av diagnosen.4 Av de testene som oppnådde høy diagnostisk nøyaktighet, er det mest interessante var cardiorespiratory polygraphy10 og urin biomarkører.,11 Spørreskjemaer og andre forenklet tester, slik som hjemmet video-opptak, bare oppnådde moderat diagnostisk nøyaktighet. De diagnostiske gir lateral halsen X-ray og generell fysisk undersøkelse var uakseptabel, og disse teknikkene ble senere ekskludert fra meta-analyse.4
Cardiorespiratory polygraphy viste seg å være en lovende test i diagnostisering av OSAHS i barn.4,10 I en systematisk gjennomgang publisert av våre co-author, denne testen oppnådde en global diagnostiske samstemmighet av 84.9%, noe som økte til 95% i en undergruppe av barn i alderen 6-14 år.,10 Dette har validert cardiorespiratory polygraphy utført i søvn laboratorium som et mindre inngrep, mer praktisk og mer kostnadseffektiv teknikk enn PSG. Noen år senere, denne studien ble fulgt opp med en hjemme-baserte rettssaken, som oppnådde en sensitivitet på 90.9% og en spesifisitet på 94.1%.8 Andre nyere studier har bekreftet disse resultatene ved hjelp av et stort utvalg av metoder, og understreker behovet for forenklet studier.,12 Studier utført av vår gruppe har vist at tap av signaler og gjenstander i cardiorespiratory polygraphy er sjeldne, og 93%-94% var riktig tolket på første forsøk.13 til Tross for påliteligheten av denne teknikken, noen begrensninger som må tas hensyn til, spesielt med hensyn til den høye andelen av falske negativer i mildere tilfeller. Til tross for denne begrensningen, er det liten tvil om at cardiorespiratory polygraphy er et godt alternativ hvis PSG er utilgjengelig,14 og denne teknikken har blitt akseptert av spansk retningslinjer i noen år nå.,15 Likevel, noen hensyn må tas: når resultatene er negative og symptomene vedvarer, undersøkelsen bør gjentas eller en PSG skal utføres, hvis det er mulig. Den Amerikanske Sove Academy nylig publisert en konsensus som råder mot hjem cardiorespiratory polygraphy i barn, dessverre, de ikke foreslå noen alternative løsninger.16
Urin biomarkører oppnådd den høyeste diagnostisk nøyaktighet i ovennevnte systematisk gjennomgang.,11 Bruke spesielle laboratorieteknikker, visse molekyler som kan identifiseres hos barn med OSAHS (uromodulin, urocortin 3, orosomucoid 1, og kallikrein) som ikke var tilstede i kontrollene. Den diagnostiske nøyaktigheten av disse biomarkører var nesten identisk med PSG (sensitivitet og spesifisitet nær 100%).11 Vi tror at disse ikke-invasiv, lett tilgjengelig analysemetoder er lovende, og, når de er allment tilgjengelig, vil trolig utgjøre en av de mest kostnadseffektive løsninger for diagnostisering av OSAHS på lang sikt., Biomarkører synes å være spesielt nyttig for å identifisere barn med OSAHS som er i faresonen for å utvikle nevrokognitiv konsekvensene.17 evnen til å forutse konsekvensene av OSAHS er en av de viktigste fordelene med denne typen tester, særlig med tanke på begrensningene til PSG i denne sammenheng.
I tillegg til polygraphy og biomarkører, interesse i enkle, single-point tester som puls oksymetri har nylig blitt gjenopplivet etter å ha falt i vanry for år., En fersk kritisk gjennomgang av literature18 vurdert kriterier og hensyn som er forbundet med bruk av puls oksymetri, og kom til den konklusjon at denne metoden er nyttig i situasjoner der PSG eller andre metoder ikke er lett tilgjengelig. Selv så, er det største problemet med alle disse diagnostiske teknikker som ligger i deres begrensede skalerbarhet. To ulike grupper har forsøkt å løse dette problemet, og forbedre brukervennlighet, spesielt i mindre ekspert innstillinger, med svært lovende resultater., En fersk multisenter studie i 4190 barn funnet det å analysere natt puls oksymetri parametere ved hjelp av en automatisert nevrale nettverk algoritme avledet gjennom maskinlæring og kunstig intelligens tilnærminger hatt god diagnostisk sensitivitet og spesifisitet.19 skalerbarhet av denne nye analyse teknikk (Fig. 1) har hjulpet puls oksymetri reemerge som et diagnostisk verktøy som kan være nyttig i screening, spesielt i sentre med begrenset tilgang til å sove studier som polygraphy eller PSG.
– >
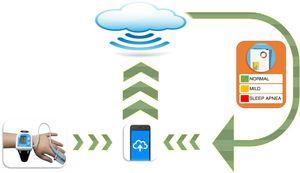
Illustrasjon av en skalerbar puls oksymetri systemet ved hjelp av nevrale nettverk algoritmer for gjenkjenning av OSAHS i barn.
I sammendraget, vi er imponert over den fremgangen som er gjort i OSAHS diagnostikk hos barn. Bruk av tester som polygraphy, puls oksymetri, og biomarkører, støttes av stadig mer solid, lovende tegn., Disse nye teknikkene kan og bør brukes til å gjøre opp den diagnostiske prosessen, siden det er klart at barn med OSAHS må ikke somle på ventelister noe som resulterer i en sen diagnose. Fremtiden har kommet, og det er på tide å gå videre.
Midler
DG mottar økonomisk støtte i sin posisjon som Herbert T. Abelson Professor i Pediatri og forskningsmidler fra National Institutes of Health stipend ingen. HL130984.